
| 1 - Quest-ce quun
rhumatisme ? |
|
 On appelle rhumatismes, toutes les maladies qui
touchent lappareil locomoteur (cest-à-dire les os, les
articulations, les muscles, les tendons et ligaments). On appelle rhumatismes, toutes les maladies qui
touchent lappareil locomoteur (cest-à-dire les os, les
articulations, les muscles, les tendons et ligaments).
Les
principaux rhumatismes sont :
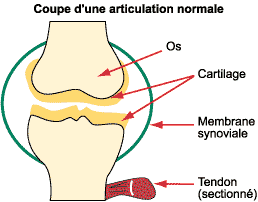
- quand los est atteint :
lostéoporose ;
- quand le cartilage est atteint :
larthrose ;
- quand le tendon est atteint : la tendinite
;
- quand la membrane synoviale est atteinte :
larthrite.
|
| 2 - Comment définir
la spondylarthrite ? |
|
 La spondylarthrite est un
rhumatisme
inflammatoire touchant essentiellement
la colonne vertébrale ou rachis (spondylos en grec), mais
pouvant également entraîner des arthrites, ainsi que des
inflammations des tendons et/ou des ligaments. De plus, des
organes différents de lappareil locomoteur comme lil
peuvent être atteints. La spondylarthrite est un
rhumatisme
inflammatoire touchant essentiellement
la colonne vertébrale ou rachis (spondylos en grec), mais
pouvant également entraîner des arthrites, ainsi que des
inflammations des tendons et/ou des ligaments. De plus, des
organes différents de lappareil locomoteur comme lil
peuvent être atteints.
| à retenir A côté de
latteinte de la colonne vertébrale, la plus fréquente,
peuvent sobserver dautres manifestations comme les
arthrites, les tendinites ou même des atteintes
oculaires. | |
| 3 - Quelle différence
entre spondylarthrite ankylosante et pelvispondylite
rhumatismale ? |
|
 Ce sont deux dénominations différentes dune même
affection. Ce sont deux dénominations différentes dune même
affection.
Etant donné que linflammation touche surtout
les articulations du bassin (pelvis) et les ligaments qui
entourent les vertèbres (spondylos) plutôt que les
articulations du rachis (arthrite), le terme de
pelvispondylite décrit mieux ce qui est observé au cours de
cette maladie.
De plus, lankylose est de moins en moins
observée. Cest pourquoi, il ne semble pas nécessaire
dutiliser cet adjectif ankylosante qui suggère, à tort, que
lévolution naturelle de la maladie va se faire vers
lankylose.
| à retenir Le terme de
pelvispondylite décrit mieux la maladie, mais est moins
souvent utilisé que celui de spondylarthrite. Lankylose
est loin dêtre fréquemment observée durant lévolution
de la
maladie.. | |
| 4 - Quelle différence
entre spondylarthrite ankylosante et spondylarthropathie
? |
|
 Depuis 1950, les cliniciens ont remarqué que chez
un même malade, en même temps ou à des temps successifs, ou
bien dans la famille dun malade, on rencontrait certaines
affections avec une fréquence plus grande que ne le voudrait
le hasard. Ces affections sont : Depuis 1950, les cliniciens ont remarqué que chez
un même malade, en même temps ou à des temps successifs, ou
bien dans la famille dun malade, on rencontrait certaines
affections avec une fréquence plus grande que ne le voudrait
le hasard. Ces affections sont :
- bien entendu la
spondylarthrite ;
- mais également le rhumatisme
psoriasique, larthrite réactionnelle, les manifestations
articulaires associées à des maladies inflammatoires du tube
digestif comme la maladie de Crohn.
| à retenir La
spondylarthrite peut être associée à dautres maladies
(psoriasis, arthrite réactionnelle, maladies
inflammatoires du tube digestif). Toutes ces affections
ont été regroupées sous le terme de
spondylarthropathie. | |
| 5 - Quest-cequune
arthrite réactionnelle ? |
|
 Durant la première guerre mondiale, un médecin du
côté allemand, le Docteur Reiter, et deux médecins du côté
français, les Docteurs Fiessinger et Leroy, ont décrit chez
les militaires en campagne une affection associant
conjonctivite (inflammation de lil, qui est rouge et qui
donne limpression davoir du sable dans lil), urétrite
(écoulement purulent de la verge) et arthrite (inflammation
articulaire surtout des grosses articulations des membres
inférieurs : genoux, chevilles). Cette affection a été appelée
syndrome de Fiessinger-Leroy-Reiter ou maladie de Reiter.
Surtout, on sest vite rendu compte dune part quelle pouvait
sassocier à la spondylarthrite et, dautre part (et de
manière plus récente) que cette maladie survenait 2 à 3
semaines après une infection soit génitale (surtout en cas
durétrite à un germe particulier : le Chlamydia), soit
digestive (surtout en cas de diarrhée aiguë secondaire à une
infection particulière). Si le germe responsable de
linfection initiale était depuis longtemps facile à
retrouver, aucun germe nétait jamais retrouvé dans
lécoulement de la conjonctivite ou dans larticulation. Cest
pourquoi on parlait de réaction articulaire inflammatoire
aseptique (non infectieuse) à une infection (siégeant en
dehors de larticulation), doù le terme darthrite
réactionnelle. De nombreux travaux de recherche sont en cours
pour vérifier que le germe ne soit pas en fait dans
larticulation. Durant la première guerre mondiale, un médecin du
côté allemand, le Docteur Reiter, et deux médecins du côté
français, les Docteurs Fiessinger et Leroy, ont décrit chez
les militaires en campagne une affection associant
conjonctivite (inflammation de lil, qui est rouge et qui
donne limpression davoir du sable dans lil), urétrite
(écoulement purulent de la verge) et arthrite (inflammation
articulaire surtout des grosses articulations des membres
inférieurs : genoux, chevilles). Cette affection a été appelée
syndrome de Fiessinger-Leroy-Reiter ou maladie de Reiter.
Surtout, on sest vite rendu compte dune part quelle pouvait
sassocier à la spondylarthrite et, dautre part (et de
manière plus récente) que cette maladie survenait 2 à 3
semaines après une infection soit génitale (surtout en cas
durétrite à un germe particulier : le Chlamydia), soit
digestive (surtout en cas de diarrhée aiguë secondaire à une
infection particulière). Si le germe responsable de
linfection initiale était depuis longtemps facile à
retrouver, aucun germe nétait jamais retrouvé dans
lécoulement de la conjonctivite ou dans larticulation. Cest
pourquoi on parlait de réaction articulaire inflammatoire
aseptique (non infectieuse) à une infection (siégeant en
dehors de larticulation), doù le terme darthrite
réactionnelle. De nombreux travaux de recherche sont en cours
pour vérifier que le germe ne soit pas en fait dans
larticulation.
| à retenir Larthrite
réactionnelle regroupe des manifestations cliniques
associant conjonctivite, urétrite et arthrite
apparaissant 2 à 3 semaines après une infection. Cette
maladie se retrouve souvent associée à la
spondylarthrite. | |
| 7 - Quest-ce quun
rhumatisme psoriasique ? |
|
 Le rhumatisme psoriasique est lexpression
rhumatologique dune maladie appelée psoriasis qui touche
dabord et le plus souvent la peau. Le rhumatisme psoriasique est lexpression
rhumatologique dune maladie appelée psoriasis qui touche
dabord et le plus souvent la peau.
Le psoriasis cutané est
une maladie de peau très fréquente
(3 à 5 % des Français).
Elle se traduit par des plaques rouges recouvertes de squames
de telle sorte que lorsquelles siègent au cuir chevelu, elles
libèrent des pellicules dans les cheveux. Lévolution est le
plus souvent prolongée, mais les plaques peuvent totalement
disparaître sans laisser de traces.
Chez les patients ayant
un psoriasis cutané, il existe des manifestations articulaires
et tendineuses qui sobservent avec une plus grande fréquence
que ne le voudrait le hasard. Il sagit notamment des
spondylarthropathies. On parle alors de rhumatisme
psoriasique.
| à retenir Ce nest pas
parce que lon a un psoriasis cutané et une douleur
articulaire ou tendineuse que lon a un rhumatisme
psoriasique. On peut aussi avoir une arthrose, une
tendinite banale ou autre chose encore
qui est sans
rapport avec le
psoriasis. | |
| 8 - Quest-ce quune
entérocolopathie inflammatoire ? |
|
 On appelle entérocolopathie inflammatoire toute
maladie responsable dune inflammation du gros intestin
(côlon) ou de lintestin grêle (entéro). On appelle entérocolopathie inflammatoire toute
maladie responsable dune inflammation du gros intestin
(côlon) ou de lintestin grêle (entéro).
Les maladies les
plus fréquentes sont la maladie de Crohn et la rectocolite
hémorragique. Elles se manifestent par des douleurs
abdominales, une diarrhée chronique évoluant pas poussées, la
présence de sang ou de glaires dans les selles. Les poussées
sont souvent responsables dune perte de poids.
Ces
affections sont parfois associées à des manifestations
articulaires dont la spondylarthrite.
| à retenir Les
entérocolopathies inflammatoires sont des maladies du
tube digestif. Elles peuvent être associées à la
spondylarthrite. | |
| 9 - Quels sont les
principaux signes cliniques de la spondylarthrite ? |
|
 Il existe trois
principaux signes rhumatologiques : Il existe trois
principaux signes rhumatologiques :
- latteinte axiale ;
- latteinte
articulaire périphérique ;
- latteinte enthésiopathique
;
et deux manifestations
extra-rhumatologiques :
-
latteinte génétique ou familiale ;
- et les manifestations
cliniques extra-articulaires avec notamment latteinte
oculaire.
|
| 11 - Que veut dire
atteinte axiale au cours de la spondylarthrite ? |
|
 Latteinte axiale désigne toutes les manifestations
cliniques en rapport avec une atteinte de laxe du corps. En
pratique, il sagit de douleurs en rapport avec une
inflammation des articulations sacro-iliaques (articulations
situées dans la fesse entre le sacrum et los iliaque), une
inflammation des ligaments et/ou des articulations des
vertèbres, une inflammation des articulations du thorax
(poitrine ou cage thoracique). Latteinte axiale désigne toutes les manifestations
cliniques en rapport avec une atteinte de laxe du corps. En
pratique, il sagit de douleurs en rapport avec une
inflammation des articulations sacro-iliaques (articulations
situées dans la fesse entre le sacrum et los iliaque), une
inflammation des ligaments et/ou des articulations des
vertèbres, une inflammation des articulations du thorax
(poitrine ou cage thoracique).
| à retenir Latteinte
axiale peut se définir par latteinte des articulations
sacro-iliaques, latteinte des ligaments et/ou des
articulations des vertèbres, latteinte des
articulations de la cage
thoracique. | |
| 13 - Quels sont les
risques de latteinte des sacro-iliaques ? |
 Le principal risque est la douleur. Lévolution
peut se faire vers lankylose articulaire, cest-à-dire quun
pont osseux unit les deux berges de larticulation et la fait
donc disparaître. Le principal risque est la douleur. Lévolution
peut se faire vers lankylose articulaire, cest-à-dire quun
pont osseux unit les deux berges de larticulation et la fait
donc disparaître.
Toutefois, cette ankylose est le plus
souvent la bienvenue car les douleurs disparaissent et il
nexiste pas pour autant, de gêne dans les gestes de la vie
quotidienne. Cette absence de gêne est due au fait que
larticulation sacro-iliaque nest pas primordiale au maintien
de la souplesse et des activités physiques.
| à retenir Latteinte
sacro-iliaque, si elle peut être douloureuse, nest
jamais à lorigine dun handicap même si elle évolue
vers une ankylose. |
| à signaler En cas de
grossesse, il ny a aucun risque, ni pour le bébé, ni
pour la maman. En particulier, il ny a pas dindication
particulière à effectuer une
césarienne. | |
| 14 - Quels sont les
signes de latteinte rachidienne ? |
|

 Linflammation, quelle siège sur les ligaments qui
relient les vertèbres ou bien au sein des articulations
situées en arrière des vertèbres, est responsable de douleurs,
dimpotence fonctionnelle et de diminution de la mobilité du
rachis. Linflammation, quelle siège sur les ligaments qui
relient les vertèbres ou bien au sein des articulations
situées en arrière des vertèbres, est responsable de douleurs,
dimpotence fonctionnelle et de diminution de la mobilité du
rachis.
La douleur de la spondylarthrite est dite de type
inflammatoire, cest-à-dire quelle est responsable de réveils
nocturnes et quelle est surtout nette le matin au
réveil.
Au réveil, il est fréquent que les patients
ressentent, associée à cette douleur, une raideur de leur dos
qui va mettre longtemps (plus de 30 minutes, voire plusieurs
heures) à disparaître.
On comprend aisément que dans ces
conditions les gestes de la vie quotidienne (toilette,
cuisine, déplacements,
) soient perturbés. On parle alors
dimpotence ou de gêne fonctionnelle. Dailleurs, le médecin
peut noter alors que le malade a perdu de sa souplesse
rachidienne. Cette douleur se différencie aisément de la
douleur due à dautres affections dites mécaniques du rachis
comme le lumbago, la hernie discale, larthrose. En effet,
ici, la douleur est surtout nette après des exercices
physiques et disparaît au repos.
| à retenir Linflammation
rachidienne se traduit par des douleurs survenant en fin
de nuit ou au réveil, elle est responsable dune raideur
du dos qui sestompe dans la
journée. | | |
| 15 - A côté de la survenue
nocturne ou matinale de la douleur, existe-t-il dautres
caractéristiques de linflammation rachidienne ? |
|
 Il est
classique de dire que la spondylarthrite est la cause la plus
fréquemment observée de douleurs rachidiennes persistantes chez les
jeunes adultes. Les signes qui doivent alerter sont les suivants
: Il est
classique de dire que la spondylarthrite est la cause la plus
fréquemment observée de douleurs rachidiennes persistantes chez les
jeunes adultes. Les signes qui doivent alerter sont les suivants
:
- un début avant lâge de 40 ans ;
- un début progressif (et
non brutal comme on le voit dans le lumbago ou la hernie discale où
la douleur survient après un effort physique) ;
- la persistance
de la douleur pendant plus de 3 mois ;
- lassociation à la
douleur dune raideur du dos ;
- lamélioration de la douleur
après exercice ;
- lamélioration spectaculaire de la douleur du
dos après la prise dun traitement par anti-inflammatoire non
stéroïdien.
| à
retenir Il existe des caractéristiques de
linflammation rachidienne à bien connaître. Leur présence,
facile à rechercher, permet de ne pas faire une erreur de
diagnostic en considérant le mal de dos comme étant lié à un
problème mécanique ou
traumatique. | |
| 16 - Quels sont les risques
de latteinte rachidienne ? |
|
 Nous
avons vu que linflammation du rachis pouvait entraîner douleur et
gêne dans les gestes de la vie quotidienne. Nous
avons vu que linflammation du rachis pouvait entraîner douleur et
gêne dans les gestes de la vie quotidienne.
Linflammation peut
:
- soit disparaître sans traitement sans laisser aucune séquelle
;
- soit évoluer vers une ankylose, cest-à-dire quune
ossification des ligaments sobserve à lendroit où il y avait
inflammation, comme si lossification était une sorte de
cicatrisation de la maladie inflammatoire ;
- soit persister avec
des poussées plus ou moins fortes mais sans jamais évoluer vers
lossification.
| à
retenir Les risques de latteinte rachidienne sont
dus, dune part à linflammation (douleur, raideur), dautre
part à lankylose (raideur, gêne dans les gestes de la vie
courante). | |
| 17 - Quels sont les signes
de lankylose rachidienne ? |
|

 Lankylose est due à lossification des ligaments et des
articulations entourant les vertèbres. Elle est responsable dune
perte de la souplesse rachidienne (raideur). Cette raideur peut se
faire dans une position normale ou anormale (attitude vicieuse). Ces
attitudes anormales les plus souvent observées sont : Lankylose est due à lossification des ligaments et des
articulations entourant les vertèbres. Elle est responsable dune
perte de la souplesse rachidienne (raideur). Cette raideur peut se
faire dans une position normale ou anormale (attitude vicieuse). Ces
attitudes anormales les plus souvent observées sont :
- dabord
la perte de la cambrure des reins (le terme médical est perte de la
lordose lombaire) (a) ;
- peut sensuivre une position penchée
en avant, due à une bosse du dos (le terme médical est cyphose
dorsale) (b).
Dans ce cas, le patient essaie de corriger cette
position en relevant la tête ;
- peut sensuivre une ankylose du
cou qui va alors empêcher
le malade de relever la tête (c). Ici,
la gêne peut être très importante, notamment si lattitude vicieuse
est telle que le patient narrive pas à voir en face de lui
(d).
| à
retenir Lankylose est rarement observée à lheure
actuelle. Si elle survient malgré tout, il faut tout faire
pour que cette ankylose ne se fasse pas en attitude
anormale. | |
| 18 - Pourquoi lankylose se
fait-elle parfois en position normale et parfois en position
anormale (attitude vicieuse) ? |
|
 On
peut avancer lexplication suivante : en cas dinflam-mation, le
patient ressent une douleur, instinctivement il prend lattitude qui
lui est la plus confortable. Cette attitude est la position ftale
(le patient recroquevillé sur lui-même). Lossification va alors se
faire en maintenant le patient dans cette position. Cette position
est surtout prise aux moments où linflammation est à son maximum,
cest-à-dire la nuit pendant le sommeil. Cest donc inconsciemment
que le patient se met dans cette position. On
peut avancer lexplication suivante : en cas dinflam-mation, le
patient ressent une douleur, instinctivement il prend lattitude qui
lui est la plus confortable. Cette attitude est la position ftale
(le patient recroquevillé sur lui-même). Lossification va alors se
faire en maintenant le patient dans cette position. Cette position
est surtout prise aux moments où linflammation est à son maximum,
cest-à-dire la nuit pendant le sommeil. Cest donc inconsciemment
que le patient se met dans cette position.
| à
retenir La position antalgique (la plus
confortable) en cas dinflammation rachidienne est la position
recroquevillé sur soi-même. Le patient en est inconscient
car elle se fait pendant le
sommeil. | |
| 19 - Peut-on prévenir
lankylose rachidienne ? |
|
 Cette
question en sous-entend en fait deux : Cette
question en sous-entend en fait deux :
- Peut-on prévenir
lossification des ligaments ?
- Peut-on empêcher les attitudes
vicieuses de sinstaller ?
Il nest pas évident de répondre à la
première partie de la question. Toutefois, le nombre de patients
ayant une évolution de la maladie se faisant vers lossification
(lankylose) est de plus en plus rare. En dautres termes, on voit
moins dankylose en 1990 chez des patients ayant commencé leur
maladie en 1970 quon en voyait en 1950 chez des patients ayant
débuté leur maladie en 1930. Le traitement anti-inflammatoire non
stéroïdien pris depuis les années 60 pourrait être un moyen efficace
pour empêcher cette ossification dapparaître.
| à
retenir Le traitement anti-inflammatoire non
stéroïdien, pris lors des poussées douloureuses de
linflammation, pourrait avoir, à côté de leffet immédiat sur
la douleur, un autre effet favorable à plus long terme, à
savoir la prévention de
lankylose. | |
| 20 - Comment empêcher les
attitudes vicieuses de sinstaller ? |
|
 Le
plus simple est de ne pas se mettre en attitude vicieuse. Comme on
la vu, cette attitude survient de manière inconsciente pendant le
sommeil, en cas de poussée inflammatoire. Le seul moyen logique est
surtout de ne pas hésiter à prendre des anti-inflammatoires non
stéroïdiens dès lors quil existe des signes cliniques de poussée
inflammatoire (douleur nocturne, raideur matinale). Le
plus simple est de ne pas se mettre en attitude vicieuse. Comme on
la vu, cette attitude survient de manière inconsciente pendant le
sommeil, en cas de poussée inflammatoire. Le seul moyen logique est
surtout de ne pas hésiter à prendre des anti-inflammatoires non
stéroïdiens dès lors quil existe des signes cliniques de poussée
inflammatoire (douleur nocturne, raideur matinale).
En plus des
médicaments, il est essentiel de conserver une bonne position par
des mesures physiques diverses. Nous recommandons notamment (cf.
Annexe 5) des séances de posture pluriquotidiennes.
| à
retenir Un traitement anti-inflammatoire non
stéroïdien bien adapté, couplé à des moyens physiques simples,
suffit le plus souvent à prévenir lankylose et les attitudes
vicieuses qui en
résultent. | |
| 21 - Existe-t-il un risque
de fracture au cours de la spondylarthrite ? |
|
 Effectivement, ce risque existe au rachis et ce pour deux
raisons : Effectivement, ce risque existe au rachis et ce pour deux
raisons :
- los des patients souffrant de spondylarthrite
inflammatoire est probablement plus fragile que celui de la
population générale ;
- en cas dossification rachidienne, le dos
est moins souple et donc plus fragile. On peut prendre comme
comparaison le roseau qui plie mais ne se rompt pas, alors quun
bout de bois raide peut casser en cas de pression trop
importante.
| à
retenir En cas datteinte rachidienne importante,
il existe effectivement un risque de fracture quil faut
connaître pour essayer de le prévenir par des mesures
physiques, voire
médicamenteuses. | |
| 22 - Quels sont les signes
datteinte de la paroi thoracique ? |
|
 La
paroi de la cage thoracique (qui contient notamment le cur et les
poumons) est constituée en arrière par la colonne vertébrale, en
avant par le sternum, et sur les côtés par les côtes qui unissent la
colonne vertébrale et le sternum. Il existe donc de très nombreuses
articulations, dautant que les côtes ne sattachent pas directement
sur le sternum, mais sont elles-mêmes jointes au sternum par un pont
cartilagineux (qui donne de lélasticité à la paroi thoracique). Les
articulations qui sont en arrière sont les articulations
costo-vertébrales et celles qui sont en avant sont les articulations
chondro-costales. Et ce nest pas fini puisque la clavicule
sarticule aussi avec le sternum ! La
paroi de la cage thoracique (qui contient notamment le cur et les
poumons) est constituée en arrière par la colonne vertébrale, en
avant par le sternum, et sur les côtés par les côtes qui unissent la
colonne vertébrale et le sternum. Il existe donc de très nombreuses
articulations, dautant que les côtes ne sattachent pas directement
sur le sternum, mais sont elles-mêmes jointes au sternum par un pont
cartilagineux (qui donne de lélasticité à la paroi thoracique). Les
articulations qui sont en arrière sont les articulations
costo-vertébrales et celles qui sont en avant sont les articulations
chondro-costales. Et ce nest pas fini puisque la clavicule
sarticule aussi avec le sternum !
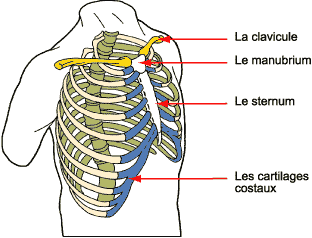
En dehors des douleurs inflammatoires du dos
(dorsalgies), on retient comme signes plus spécifiques de la paroi
thoracique :
- une augmentation des douleurs lors des efforts de
toux ou déternuement en cas datteinte articulaire ;
-
lexistence de douleurs localisées sur la poitrine qui peuvent faire
craindre à tort une atteinte du cur.
Ce dernier diagnostic est
facilement écarté car la douleur due à la spondylarthrite est très
localisée et réveillée par la pression dun point précis de la paroi
thoracique comme par exemple lendroit de larticulation
manubrio-sternale (voir dessin).
| à
retenir Latteinte de la paroi thoracique peut être
responsable de douleurs très localisées, aggravées par les
efforts de toux et déternuement. Ces caractéristiques les
font facilement différencier des douleurs de poitrine que lon
rencontre au cours des maladies cardiaques comme
linfarctus. | |
| 23 - Quels sont les risques
de latteinte de la paroi thoracique ? |
|
 En cas
dankylose des articulations de la paroi thoracique, les capacités
respiratoires peuvent être diminuées. A terme, dans des cas
exceptionnels, peut survenir une insuffisance
respiratoire. En cas
dankylose des articulations de la paroi thoracique, les capacités
respiratoires peuvent être diminuées. A terme, dans des cas
exceptionnels, peut survenir une insuffisance
respiratoire.
| à
retenir La kinésithérapie respiratoire est à bien
suivre dès lors quil y a la moindre suspicion dinstallation
dune ankylose de la paroi thoracique pour éviter
linsuffisance
respiratoire. | |
| 24 - Quels sont les signes
de latteinte articulaire périphérique ? |
|
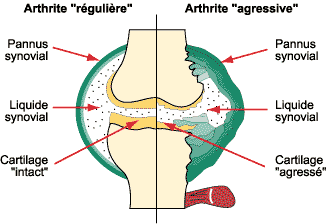
 Latteinte articulaire périphérique se manifeste par des
inflammations du tissu qui recouvre larticulation appelée encore
membrane synoviale. Latteinte articulaire périphérique se manifeste par des
inflammations du tissu qui recouvre larticulation appelée encore
membrane synoviale.
La membrane synoviale enflammée sécrète alors
anormalement du liquide qui saccumule dans larticulation (créant
un épanchement de synovie). Larticulation est gonflée et
douloureuse. Cette inflammation peut toucher une seule ou plusieurs
articulations. Lorsquelle touche toutes les articulations dun même
doigt ou orteil et quen plus il y a inflammation des tendons
entourant larticulation, le doigt ou orteil apparaît gonflé dans
son ensemble et prend laspect dune saucisse (le terme médical est
soit doigt ou orteil en saucisse, soit dactylite).


| à
retenir Latteinte articulaire périphérique se
manifeste soit par des arthrites (inflammation de la membrane
synoviale qui entoure les articulations), soit par des
gonflements touchant toutes les parties dun doigt ou dun
orteil. On parle alors dun doigt ou orteil en
saucisse. | |
| 25 - Quels sont les risques
de latteinte articulaire périphérique ? |
|
 Souvent, la gêne va se limiter à une douleur et un
gonflement qui vont régresser soit spontanément, soit sous leffet
du traitement.Deux risques toutefois : Souvent, la gêne va se limiter à une douleur et un
gonflement qui vont régresser soit spontanément, soit sous leffet
du traitement.Deux risques toutefois :
- En cas datteinte dun
doigt ou orteil en saucisse, risque de raideur séquellaire
(surtout à la main), voire de raideur en mauvaise position comme par
exemple une rétraction des orteils. Ces attitudes vicieuses peuvent
apparaître très rapidement, notamment aux pieds.
- Le liquide
fabriqué par la membrane synoviale enflammée peut contenir des
enzymes qui vont attaquer le cartilage. Cette lésion du cartilage
est appelée chondropathie. Quand ces lésions existent, on parle
darthrite destructrice ou darthrite érosive. Ces lésions
cartilagineuses sont responsables de douleurs dites mécaniques
(survenant surtout après des activités physiques) et dimpotence
fonctionnelle.
| à
retenir La douleur et la gêne fonctionnelle peuvent
être dues à linflammation, mais également à ses conséquences
à savoir : soit les attitudes vicieuses articulaires, soit les
lésions
cartilagineuses. | |
| 26 - Quest-ce quune
enthèse ? |
|
 Lenthèse est la région anatomique qui fait la transition
entre les tendons et los sur lequel sattache le tendon. Lenthèse est la région anatomique qui fait la transition
entre les tendons et los sur lequel sattache le tendon.

| à
retenir Lenthèse, région anatomique se situant à
lendroit où le tendon pénètre dans los, est la cible
privilégiée de la
spondylarthrite. | |
| 27 - Quels sont les signes
de latteinte des enthèses ? |
|
 Linflammation de lenthèse va entraîner une douleur qui
aura les caractéristiques suivantes : Linflammation de lenthèse va entraîner une douleur qui
aura les caractéristiques suivantes :
- elle est très localisée
(située à un point précis : par exemple le talon) ;
- elle est
réveillée par la pression (en appuyant avec un doigt sur cette
région, on réveille la douleur) ;
- elle est augmentée à la mise
sous tension du tendon.
| à
retenir Latteinte de lenthèse ou enthésiopathie
est responsable de douleurs très localisées comme par exemple
la douleur du talon, douleur de la région des genoux, des
épaules,
| |
| 28 - Quels sont les risques
de lenthésiopathie ? |
|
 Le
seul risque (rare) est la pérennisation (persistance prolongée
pendant plusieurs mois) de la douleur. Le
seul risque (rare) est la pérennisation (persistance prolongée
pendant plusieurs mois) de la douleur.
Le plus souvent, la
douleur disparaît, soit spontanément, soit sous leffet du
traitement en quelques jours ou quelques semaines.
Il ny a
jamais de risque de rupture du tendon.
| à
retenir En cas de douleur en rapport avec une
enthésiopathie, il faut savoir que la douleur finit
pratiquement toujours par sestomper sans laisser de
séquelle. | |
| 29 - A quoi est due la
douleur du talon ? |
|
 Il ny
a pas une, mais plusieurs causes à la douleur du talon. Il ny
a pas une, mais plusieurs causes à la douleur du talon.
Pour
mieux comprendre, tout dabord une petite leçon danatomie !
Le
tendon dAchille, qui fixe le muscle du mollet (triceps) sur los du
talon (calcanéum), est en fait en continuité avec une toile fibreuse
solide (aponévrose plantaire) qui couvre la plante du pied et
maintient son architecture. Le tendon dAchille est contre los du
talon dans ses derniers centimètres et, pour éviter les frottements
à chaque pas, des structures protectrices lubrifiantes sont
interposées entre os et tendon. Ces structures sappellent des
bourses séreuses. Elles permettent au tendon de glisser sans
frottement sur los à chaque fois que le pied bouge. Ces bourses
séreuses sont constituées dune membrane qui est voisine de la
membrane synoviale des articulations et peuvent être le siège dune
inflammation comme les articulations. On parle alors de
bursite.

- La douleur du dessous du talon
(terme médical : talalgie inférieure) est une enthésiopathie.
-
La douleur en arrière du talon (terme médical : talalgie
postérieure) peut être due soit à une enthésiopathie, à lendroit où
le tendon dAchille pénètre dans le calcanéum (dans ces cas, il y a
une douleur sans gonflement), soit à une inflammation dune bourse
en avant ou en arrière du tendon dAchille (on parle alors de
bursite pré- ou rétro-achilléenne). La bourse contient du tissu
synovial et sert à éviter les frictions contre le tendon dAchille
avec soit la chaussure en arrière, soit los en avant.
| à
retenir La douleur du dessous du talon est due à
une enthésiopathie, la douleur en arrière du talon peut être
également due à une enthésiopathie, mais aussi à une
inflammation dune
bourse. | |
| 30 - Quels sont les signes
de la talalgie ? |
|
 Certaines caractéristiques de la douleur du talon sont
très suggestives du diagnostic de spondylarthrite : Certaines caractéristiques de la douleur du talon sont
très suggestives du diagnostic de spondylarthrite :
- elle
survient le matin au réveil ;
- elle survient dès les premiers
pas (dès la mise en position debout) ;
- elle saméliore dans la
journée ;
- elle est alternée (cest-à-dire quelle peut toucher
le talon droit puis le talon
gauche).
|
| 31 - Quels sont les signes
dune uvéite ? |
|
 Luvéite est une inflammation de la partie antérieure de
lil. Luvéite est une inflammation de la partie antérieure de
lil.
On lappelle encore iridocyclite car cest une
inflammation qui peut toucher soit liris soit les corps
ciliaires.
Elle se traduit le plus souvent pas un il rouge et
douloureux dans son ensemble.
| à
retenir En cas dil rouge, le fait quil existe
une douleur et, au contraire, le fait quil nexiste pas de
sensation de sable doit faire craindre une uvéite plutôt
quune simple
conjonctivite. | |
| 32 - Quels sont les risques
de luvéite ? |
|
 Linflammation oculaire peut entraîner des cicatrices
(synéchies) responsables de troubles de la vision. Linflammation oculaire peut entraîner des cicatrices
(synéchies) responsables de troubles de la vision.
| à
retenir Luvéite nécessite un traitement urgent qui
permet déviter les séquelles pouvant se traduire par une
baisse de la
vision. | |
| 33 - Existe-t-il des
manifestations cardiaques au cours de la spondylarthrite ? |
|
 OUI,
MAIS RAREMENT. Il a été décrit avec une plus grande fréquence que ne
le voudrait le hasard : OUI,
MAIS RAREMENT. Il a été décrit avec une plus grande fréquence que ne
le voudrait le hasard :
- dune part, des troubles du rythme des
battements du cur (le terme médical est bloc
auriculo-ventriculaire) ;
- dautre part, des anomalies de
certaines valves qui séparent le cur des gros vaisseaux et
notamment de la valve de laorte.
|
| 34 - Est-il fréquent de se
plaindre de fatigue lorsque lon souffre de spondylarthrite
ankylosante ? |
|
 A
lévidence OUI, mais il ne faut pas pour autant accuser la
spondylarthrite de tous les maux. Une enquête, effectuée par
lassociation britannique de patients souffrant de spondylarthrite,
a révélé que la fatigue était une de leurs plaintes majeures comme
la douleur. La signification exacte de cette fatigue est encore mal
connue. A
lévidence OUI, mais il ne faut pas pour autant accuser la
spondylarthrite de tous les maux. Une enquête, effectuée par
lassociation britannique de patients souffrant de spondylarthrite,
a révélé que la fatigue était une de leurs plaintes majeures comme
la douleur. La signification exacte de cette fatigue est encore mal
connue.
| à
retenir Les patients souffrant de spondylarthrite
se plaignent souvent de fatigue. Si tel est votre cas, sachez
que cette fatigue nest pas synonyme de maladie
sévère. | |
| 35 - Quest-ce que
lantigène HLA B27 ? |
|
 Pour
le comprendre, le plus simple (mais également le plus vrai) est de
le comparer au groupe sanguin. A la surface des globules rouges du
sang, les personnes peuvent être différenciées en fonction de
certaines protéines, comme par exemple les protéines A, B, O ou
rhésus. Ainsi, on peut définir une personne comme étant du groupe
sanguin A +,
ou AB-. Il existe Pour
le comprendre, le plus simple (mais également le plus vrai) est de
le comparer au groupe sanguin. A la surface des globules rouges du
sang, les personnes peuvent être différenciées en fonction de
certaines protéines, comme par exemple les protéines A, B, O ou
rhésus. Ainsi, on peut définir une personne comme étant du groupe
sanguin A +,
ou AB-. Il existe
également des protéines à la
surface des globules blancs du sang que lon appelle HLA (pour Human
Leukocyte Antigen). Il existe plusieurs protéines : A, B, DR,
Pour
chacune dentre elles, il en existe plusieurs types : B1, B2,
Ainsi, la protéine B27 est une protéine du système HLA.
| à
retenir Lantigène HLA B27 est une protéine que
lon trouve tout à fait naturellement à la surface de globules
blancs de certaines
personnes. | |
| 36 - Quel est le rôle
physiologique de lantigène HLA B27 ? |
|
 8 %
des personnes en France sont porteuses de lantigène HLA B27. Le
rôle de cet antigène (ou cette protéine) nest pas clairement
établi. Il pourrait être utile dans la lutte naturelle contre les
infections. 8 %
des personnes en France sont porteuses de lantigène HLA B27. Le
rôle de cet antigène (ou cette protéine) nest pas clairement
établi. Il pourrait être utile dans la lutte naturelle contre les
infections.
| à
retenir Lantigène HLA B27 est une protéine NORMALE
retrouvée à la surface des cellules NORMALES de personnes
NORMALES. | |
| 37 - Quel est le lien
existant entre HLA B27 et spondylarthrite ? |
|
 Il
sagit dun lien purement statistique. En dautres termes,
lantigène HLA B27 est retrouvé chez 8 % des gens sans
spondylarthrite et chez 60 à 90 % des personnes souffrant de
spondylarthropathie. Toutefois, on ne sait pas encore pourquoi ni
comment lantigène HLA B27 pourrait entraîner ou être associé à la
spondylarthrite. Il
sagit dun lien purement statistique. En dautres termes,
lantigène HLA B27 est retrouvé chez 8 % des gens sans
spondylarthrite et chez 60 à 90 % des personnes souffrant de
spondylarthropathie. Toutefois, on ne sait pas encore pourquoi ni
comment lantigène HLA B27 pourrait entraîner ou être associé à la
spondylarthrite.
| à
retenir Lantigène HLA B27 (que lon recherche en
effectuant une simple prise de sang) est beaucoup plus
fréquemment retrouvé au cours de la spondylarthrite que dans
la population
générale. | |
| 39 - Si je souffre de
spondylarthrite, mes enfants en souffriront-ils ? |
|
 Ceci
est loin dêtre évident. Sil existe un risque plus important pour
eux de souffrir de spondylarthrite, cela est loin dêtre la règle.
Pour le comprendre, prenons lexemple existant entre boissons
alcoolisées et accidents de la voie publique. On sait que 60 % des
responsables daccidents de la route ont bu, dans les heures qui
précèdent laccident, au moins un verre de vin. A linverse (et
heureusement !), le pourcentage de personnes buvant un verre de vin
qui va avoir un accident est infime. Ceci
est loin dêtre évident. Sil existe un risque plus important pour
eux de souffrir de spondylarthrite, cela est loin dêtre la règle.
Pour le comprendre, prenons lexemple existant entre boissons
alcoolisées et accidents de la voie publique. On sait que 60 % des
responsables daccidents de la route ont bu, dans les heures qui
précèdent laccident, au moins un verre de vin. A linverse (et
heureusement !), le pourcentage de personnes buvant un verre de vin
qui va avoir un accident est infime.
Au cours de la
spondylarthrite, la notion dune atteinte familiale est de lordre
de 20 à 30 %. Toutefois, le risque de voir survenir une
spondylarthrite dans la descendance dun patient est de moins dune
chance (ou malchance) sur 10 000.
| à
retenir Sil est certain que la spondylarthrite a
une note familiale, le risque de voir survenir la maladie chez
des enfants de personnes souffrant de spondylarthrite est
faible et NE DOIT EN AUCUN CAS INTERFÉRER AVEC LE DÉSIR DE
GROSSESSE. | |
| 40 - Quen est-il des voies
de recherche sur la génétique de la spondylarthrite ? |
|
 Nous
venons de voir que si lantigène HLA B27 est souvent retrouvé chez
les patients souffrant de spondylarthrite, il nen reste pas moins
vrai que la génétique est loin dêtre élucidée. Plusieurs voies de
recherche sont en cours : Nous
venons de voir que si lantigène HLA B27 est souvent retrouvé chez
les patients souffrant de spondylarthrite, il nen reste pas moins
vrai que la génétique est loin dêtre élucidée. Plusieurs voies de
recherche sont en cours :
- la protéine B27 pourrait interférer
avec le système inflammatoire ou immunitaire ;
- surtout,
dautres gènes, différents de HLA B27, pourraient intervenir dans la
survenue de la spondylarthrite.
| à
retenir Nombreux sont les travaux de recherche en
cours, cherchant à mieux connaître les aspects génétiques de
la spondylarthrite. Pour cela, la collaboration des patients
et de leur famille est indispensable (en acceptant de répondre
à un questionnaire et en acceptant une prise de
sang). | |
| 41 - Existe-t-il dautres
voies de recherche ? |
|
 A
lévidence, oui. Nombreux sont les travaux essayant de mettre en
évidence un trouble du système immunitaire ou un trouble de la
réponse inflammatoire ou un agent infectieux à lorigine de la
spondylarthrite. A
lévidence, oui. Nombreux sont les travaux essayant de mettre en
évidence un trouble du système immunitaire ou un trouble de la
réponse inflammatoire ou un agent infectieux à lorigine de la
spondylarthrite.
| à
retenir Très nombreuses sont les équipes de
recherche dans le monde travaillant sans relâche pour essayer
de mieux comprendre les mécanismes impliqués dans la
spondylarthrite. | |
| 42- Une infection peut-elle
être responsable dune poussée de spondylarthrite ? |
|
 Tout
dépend si lon parle de spondylarthrite ou de spondylarthropathie.
Il est évident quune infection particulière peut être à lorigine
dune arthrite réactionnelle (cf. Question n°5). Il est beaucoup
moins évident (ceci na jamais été montré) quune infection puisse
être responsable de la spondylarthrite. Tout
dépend si lon parle de spondylarthrite ou de spondylarthropathie.
Il est évident quune infection particulière peut être à lorigine
dune arthrite réactionnelle (cf. Question n°5). Il est beaucoup
moins évident (ceci na jamais été montré) quune infection puisse
être responsable de la spondylarthrite.
| à
retenir La spondylarthrite nest ni une maladie
infectieuse, ni une maladie
contagieuse. | |
| 43- Comment se fait
lévolution de la spondylarthrite ? |
|
 Nous
avons vu pour chacune des localisations cliniques Nous
avons vu pour chacune des localisations cliniques
(cf. Questions
n° 9 à 33) leurs signes cliniques et leurs risques à long
terme.
Lévolution peut :
- soit se faire sous forme de
poussées inflammatoires totalement régressives qui ne saccompagnent
jamais de complications (pas dankylose, ni dattitude vicieuse pour
latteinte axiale, pas datteinte cartilagineuse en cas darthrite
périphérique, pas de trouble de la vision en cas duvéite). Cest la
forme la plus fréquente ;
- soit se faire sous forme de poussées
évolutives avec des complications pour certaines localisations
;
- soit se faire sous forme dune maladie inflammatoire
chronique sans période daccalmie.
| à
retenir Toutes les situations peuvent être
rencontrées. Généralement, lévolution est le plus souvent
bénigne en ce sens quun handicap physique est rarement
observé, même après plusieurs années
dévolution. | |
| 44- Existe-t-il des moyens
permettant détablir un pronostic ? |
|
 Nous
avons vu que linflammation du rachis pouvait entraîner douleur et
gêne dans les gestes de la vie quotidienne. Nous
avons vu que linflammation du rachis pouvait entraîner douleur et
gêne dans les gestes de la vie quotidienne.
Linflammation peut
:
- soit disparaître sans traitement sans laisser aucune séquelle
;
- soit évoluer vers une ankylose, cest-à-dire quune
ossification des ligaments sobserve à lendroit où il y avait
inflammation, comme si lossification était une sorte de
cicatrisation de la maladie inflammatoire ;
- soit persister avec
des poussées plus ou moins fortes mais sans jamais évoluer vers
lossification.
| à
retenir Il existe des caractéristiques de la
maladie qui sont prédictives dune bonne
évolution. | |
| 45- Qui est atteint de
spondylarthrite ? |
|
 Il est
classique de dire que la spondylarthrite touche préférentiellement
lhomme, jeune, avec un début des symptômes vers 25 ans. En fait, on
sait maintenant que la spondylarthrite peut tout aussi bien toucher
la femme et quelle peut débuter dès la petite enfance (on parle
alors de spondylarthropathie juvénile). Plus rares sont les
spondylarthrites qui débutent après 50 ans. Il est
classique de dire que la spondylarthrite touche préférentiellement
lhomme, jeune, avec un début des symptômes vers 25 ans. En fait, on
sait maintenant que la spondylarthrite peut tout aussi bien toucher
la femme et quelle peut débuter dès la petite enfance (on parle
alors de spondylarthropathie juvénile). Plus rares sont les
spondylarthrites qui débutent après 50 ans.
Il semble par
ailleurs que la spondylarthrite se rencontre plus souvent chez
certaines ethnies particulières, notamment les Esquimaux, certains
Indiens dAmérique alors quelle est rare chez le Noir Africain. Ces
différences inter-ethniques semblent sexpliquer par les différences
et la fréquence de lantigène HLA B27 (exceptionnel chez le Noir,
très fréquent chez les Esquimaux).
Enfin, il semble que la
spondylarthrite est aussi fréquente, mais plus sévère dans certaines
régions du monde comme lAfrique du Nord, le Sud-Est Asiatique,
lAmérique Latine. Ces différences de sévérité pourraient être
expliquées par les différences de niveau socio-économique, mais
également de niveau dhygiène.
|
| 46- Existe-t-il des
différences entre la spondylarthrite de lhomme et de la femme
? |
|
 Oui,
mais en fait assez peu. La spondylarthrite de la femme se manifeste
plus souvent par des arthrites périphériques ; le diagnostic de
latteinte axiale est souvent plus long à faire car les
radiographies sont longtemps normales. Oui,
mais en fait assez peu. La spondylarthrite de la femme se manifeste
plus souvent par des arthrites périphériques ; le diagnostic de
latteinte axiale est souvent plus long à faire car les
radiographies sont longtemps normales.
| à
retenir Alors que lon pensait que la
spondylarthrite était lapanage de lhomme, les études
récentes montrent quelle peut tout aussi bien toucher la
femme. | |
| 47- Existe-t-il un risque
particulier de poussée de la maladie en cas de grossesse ? |
|
 On peut reformuler cette question
de deux façons : On peut reformuler cette question
de deux façons :
- est-ce que la grossesse influence la
spondylarthrite ?
- est-ce que la spondylarthrite influence la
grossesse ?
Grossesse et
spondylarthrite :
Toutes les études
menées dans ce domaine montrent que tout peut se voir :
-
amélioration de la spondylarthrite ;
- aucun effet ;
- poussée
de la maladie, surtout après laccouchement.
Spondylarthrite et grossesse :
La spondylarthrite ninfluence pas la grossesse. En
dautres termes :
- il ny a pas plus de stérilité chez les
femmes ayant une spondylarthrite que dans la population générale
;
- en cas de grossesse, il ny a pas plus de fausses couches
spontanées ou daccouchements prématurés.
Cependant, les
traitements administrés pour la spondylarthrite peuvent avoir un
effet sur la grossesse.
notre conseil - Si vous désirez une grossesse,
parlez-en à votre rhumatologue en lui demandant notamment si
vous devez arrêter ou non les médicaments avant de concevoir
lenfant ou bien dès que vous êtes enceinte.
- Si vous êtes
enceinte, prévenez immédiatement votre rhumatologue.
- Pour
des informations plus détaillées concernant la conduite que
nous vous conseillons, se référer à lannexe
1. | |
| 48 - Quelle est lespérance
de vie dun patient souffrant de spondylarthrite ? |
|
 Le
caractère bénin de cette affection se traduit le plus souvent par
une espérance de vie similaire à celle de la population générale.
Bien entendu, en cas de maladie sévère, et notamment en cas
datteinte cardiaque ou pulmonaire, lespérance de vie peut alors
être diminuée. Le
caractère bénin de cette affection se traduit le plus souvent par
une espérance de vie similaire à celle de la population générale.
Bien entendu, en cas de maladie sévère, et notamment en cas
datteinte cardiaque ou pulmonaire, lespérance de vie peut alors
être diminuée.
| à
retenir Le plus souvent, lespérance de vie dun
patient souffrant de spondylarthrite est identique à celle de
la population
générale. | |
| 49 - Quels sont les
principaux traitements de la spondylarthrite ? |
|
 Ils
sont nombreux. Toutefois, ils ont tous deux objectifs essentiels
: Ils
sont nombreux. Toutefois, ils ont tous deux objectifs essentiels
:
- vaincre la douleur et linflammation ;
- prévenir les
éventuelles complications : séquelles irréversibles telles que
lattitude vicieuse du rachis en rapport avec une ankylose, la
diminution des capacités respiratoires, la rétraction tendineuse
et/ou latteinte cartilagineuse en cas darthrite périphérique, la
diminution de lacuité visuelle en cas datteinte oculaire
(uvéite).
| à
retenir Les traitements de la spondylarthrite sont
nombreux. Deux objectifs essentiels : dune part vaincre la
douleur et linflammation, dautre part prévenir les
complications de la
maladie. | |
| 50 - Quels sont les moyens
permettant de vaincre la douleur ? |
|
 La
douleur observée au cours de la spondylarthrite est essentiellement
due aux phénomènes inflammatoires. Il est donc logique dutiliser en
priorité un traitement anti-inflammatoire. Toutefois, deux éléments
à ne pas oublier : La
douleur observée au cours de la spondylarthrite est essentiellement
due aux phénomènes inflammatoires. Il est donc logique dutiliser en
priorité un traitement anti-inflammatoire. Toutefois, deux éléments
à ne pas oublier :
- à côté des médicaments anti-inflammatoires,
dautres moyens thérapeutiques à base de médicaments ou non peuvent
être utilisés ;
- à côté de linflammation, il existe dautres
causes de la douleur et notamment les dégâts (attitudes vicieuses,
atteinte cartilagineuse, rétraction des orteils,
) causés par la
maladie. Ils nécessitent une prise en charge thérapeutique
particulière.
| à
retenir Les anti-inflammatoires représentent le
moyen essentiel pour combattre la douleur de la
spondylarthrite. Toutefois, dautres moyens ne sont pas à
négliger. | |
| 51 - Quest-ce quun
médicament anti-inflammatoire ? |
|
 On
distingue schématiquement deux types de traitements
anti-inflammatoires selon quils contiennent ou non de la cortisone.
Ceux qui contiennent de la cortisone sont appelés
anti-inflammatoires stéroïdiens et ceux qui nen contiennent pas,
anti-inflammatoires non stéroïdiens ou A.I.N.S. dans le jargon
médical. Les AINS sont la plupart du temps utilisés par voie
buccale. Ils peuvent être utilisés par voie transdermique (pommade),
mais jamais par voie intra-articulaire. Les dérivés corticoïdes ou
anti-inflammatoires stéroïdiens peuvent être utilisés en se servant
de nombreuses voies dadministration, y compris la voie intra
(dedans) ou péri (à côté) -articulaire (infiltrations). On
distingue schématiquement deux types de traitements
anti-inflammatoires selon quils contiennent ou non de la cortisone.
Ceux qui contiennent de la cortisone sont appelés
anti-inflammatoires stéroïdiens et ceux qui nen contiennent pas,
anti-inflammatoires non stéroïdiens ou A.I.N.S. dans le jargon
médical. Les AINS sont la plupart du temps utilisés par voie
buccale. Ils peuvent être utilisés par voie transdermique (pommade),
mais jamais par voie intra-articulaire. Les dérivés corticoïdes ou
anti-inflammatoires stéroïdiens peuvent être utilisés en se servant
de nombreuses voies dadministration, y compris la voie intra
(dedans) ou péri (à côté) -articulaire (infiltrations).
à
retenir Deux grands groupes danti-inflammatoires,
selon quils contiennent ou non de la cortisone.
Ceux qui
nen contiennent pas : les anti-inflammatoires non stéroïdiens
ou AINS sont les plus utilisés au cours de la
spondylarthrite. | |
| 54 - Quelles sont les
indications de ladministration des AINS par voie intramusculaire
? |
|
 Ici
encore, il ny en a guère. Deux éléments à comprendre : le risque
davoir un effet secondaire digestif lié à la prise dAINS na rien
à voir avec sa voie dadministration (par la bouche ou en
intramusculaire), mais est lié à son mécanisme daction. En dautres
termes, le risque davoir une intolérance digestive est le même que
lAINS soit avalé ou injecté dans la fesse. Lefficacité des AINS
est la même quelle que soit la voie dadministration. Seule, la
rapidité daction diffère (mais seulement de quelques heures), ce
qui est de peu dintérêt au cours de la spondylarthrite. Enfin,
dernier élément, et non des moindres, il y a un risque dinfection
ou dintolérance locale (nécrose des muscles de la fesse après
injection intramuscu-laire dAINS). Ici
encore, il ny en a guère. Deux éléments à comprendre : le risque
davoir un effet secondaire digestif lié à la prise dAINS na rien
à voir avec sa voie dadministration (par la bouche ou en
intramusculaire), mais est lié à son mécanisme daction. En dautres
termes, le risque davoir une intolérance digestive est le même que
lAINS soit avalé ou injecté dans la fesse. Lefficacité des AINS
est la même quelle que soit la voie dadministration. Seule, la
rapidité daction diffère (mais seulement de quelques heures), ce
qui est de peu dintérêt au cours de la spondylarthrite. Enfin,
dernier élément, et non des moindres, il y a un risque dinfection
ou dintolérance locale (nécrose des muscles de la fesse après
injection intramuscu-laire dAINS).
|
| 55 - Quelles sont les
indications de ladministration percutanée des AINS ? |
|
 LAINS
peut être inséré dans un gel, pommade, patch qui peut être appliqué
sur une surface douloureuse. A notre connaissance, il ny a jamais
eu détudes scientifiques bien menées dans la spondylarthrite, mais
il nest pas illogique de lessayer en cas de douleur localisée,
dautant plus que cette voie nest pas toxique. Si cette décision
est prise, il faut avoir à lesprit que la technique
dadministration est importante : au moins 3 applications par jour,
bien faire pénétrer le produit à chaque application en débordant de
la zone douloureuse. LAINS
peut être inséré dans un gel, pommade, patch qui peut être appliqué
sur une surface douloureuse. A notre connaissance, il ny a jamais
eu détudes scientifiques bien menées dans la spondylarthrite, mais
il nest pas illogique de lessayer en cas de douleur localisée,
dautant plus que cette voie nest pas toxique. Si cette décision
est prise, il faut avoir à lesprit que la technique
dadministration est importante : au moins 3 applications par jour,
bien faire pénétrer le produit à chaque application en débordant de
la zone douloureuse.
|
notre conseil Cette voie dadministration ne semble
pas toxique et pourrait être efficace dans certains cas.
Parlez-en à votre
médecin. | |
| 56 - Quels sont les
principaux anti-inflammatoires non stéroïdiens ou AINS ? |
|
 Ils
sont très nombreux. Lanalyse de la liste (non complète) en annexe 3
vous permettra peut-être de retrouver le vôtre. Il y a plusieurs
façons de classer les traitements anti-inflammatoires non
stéroïdiens : Ils
sont très nombreux. Lanalyse de la liste (non complète) en annexe 3
vous permettra peut-être de retrouver le vôtre. Il y a plusieurs
façons de classer les traitements anti-inflammatoires non
stéroïdiens :
- soit en fonction de leur composition chimique (on
utilise alors des noms très techniques comme les propioniques, les
oxicams ;
- soit en fonction de leur durée daction ;
- soit
en fonction de leur présentation (comprimés, gélules,
suppositoires,
).
|
| 57 - A quel moment de la
journée doit-on prendre son traitement anti-inflammatoire non
stéroïdien ou AINS ? |
|
 Tout
dépend de lAINS. Pour chacun de ces médicaments, il est nécessaire
de connaître le temps prévisible au bout duquel il est
habituellement efficace et surtout sa durée prévisible daction. En
effet, il sera nécessaire de prendre lAINS plusieurs fois par jour
si la durée daction est courte (4 à 8 heures) et en une seule prise
quotidienne en cas de durée daction longue (au moins 12 à 24
heures). De plus, un même AINS à durée daction courte peut avoir
une durée daction prolongée, grâce à une préparation particulière :
on parle généralement de molécules à libération prolongée. Tout
dépend de lAINS. Pour chacun de ces médicaments, il est nécessaire
de connaître le temps prévisible au bout duquel il est
habituellement efficace et surtout sa durée prévisible daction. En
effet, il sera nécessaire de prendre lAINS plusieurs fois par jour
si la durée daction est courte (4 à 8 heures) et en une seule prise
quotidienne en cas de durée daction longue (au moins 12 à 24
heures). De plus, un même AINS à durée daction courte peut avoir
une durée daction prolongée, grâce à une préparation particulière :
on parle généralement de molécules à libération prolongée.
Il est
généralement recommandé de prendre son AINS avec un grand verre
deau, au milieu dun repas. Néanmoins, en cas de douleur nocturne
et/ou denraidissement matinal très prolongé, il est possible de
prendre son AINS au coucher (et non pas au moment du
dîner).
|
notre conseil Cette question est très importante.
Discutez-en avec votre médecin. Si vous devez prendre votre
AINS au coucher, il faut le prendre debout ou assis et avec un
grand verre deau ou de lait (par exemple au moment de vous
laver les dents). En effet, si vous le preniez en position
couchée, il y aurait un risque que le comprimé se coince
entre la bouche et
lestomac. | |
| 58 - Est-ce que laspirine
est un AINS ? |
|
 Laspirine a en fait trois actions
différentes selon la dose à laquelle ce médicament est utilisé
: Laspirine a en fait trois actions
différentes selon la dose à laquelle ce médicament est utilisé
:
- à petites doses (moins de 300 mg par jour), laspirine fluidifie le
sang (action antiagrégante plaquettaire) ;
- à doses moyennes (de 500 à 2
000 mg), laspirine est antalgique (lutte contre la douleur) ;
-
à doses fortes
(plus de 2 000 mg par jour), laspirine devient
anti-inflammatoire.
|
notre conseil Quelle que soit la dose utilisée, il
faut se rappeler que ce médicament nest pas anodin et quen
particulier il peut avoir un effet dangereux sur lestomac
(surtout en cas dassociation à un autre traitement
anti-inflammatoire). Il ne faut donc pas traiter son mal de
tête, sa gueule de bois ou son mal de dent par de laspirine
sans en aviser son médecin. Ceci est dautant plus trompeur
que nombre de préparations à base daspi-rine sont disponibles
sans ordonnance (cf. annexe
2). | |
| 59 - Peut-on associer
plusieurs AINS entre eux ? |
|
 NON,
car cela est dangereux. Par contre, en fonction de lhoraire et de
lintensité des douleurs, on peut utiliser des médicaments à
posologie et à présentation différente. Par exemple, on peut
utiliser une forme à libération prolongée à forte dose le soir au
coucher et une forme à libération rapide à moindre dose le matin,
voire à midi. NON,
car cela est dangereux. Par contre, en fonction de lhoraire et de
lintensité des douleurs, on peut utiliser des médicaments à
posologie et à présentation différente. Par exemple, on peut
utiliser une forme à libération prolongée à forte dose le soir au
coucher et une forme à libération rapide à moindre dose le matin,
voire à midi.
|
| 60 - Peut-on prévenir les
complications digestives des AINS ? |
|
 OUI et
NON. OUI et
NON.
NON, en ce sens que lon ne peut actuellement pas garantir à
100 % labsence de survenue de complications
digestives.
OUI, en ce sens que lon connaît les facteurs qui favorisent
ces complications et notamment les ulcères destomac.
Ce risque
digestif est en effet accentué par la prise dalcool et/ou de
tabac.
Lautre facteur qui majore ce risque est le stress (lors
dune intervention chirurgicale par exemple). Chez certaines
personnes fragiles (âge avancé, antécédents dulcère, période
péri-opératoire), des médicaments pourront être proposés. De
nouvelles molécules AINS agissant sur linflammation articulaire
avec un risque digestif moindre sont en cours de développement et
devraient être disponibles très prochainement en pharmacie. Enfin,
ne jamais oublier que le risque digestif est dû
à la prise dAINS.
En pratique, cela veut dire quil ne faut jamais dépasser les doses
prescrites et quil ne semble pas, à lheure actuelle, justifié de
poursuivre un traitement AINS en dehors des poussées
douloureuses.
| à
retenir Si le risque de voir survenir une
complication digestive liée à la prise dAINS ne peut être
totalement écarté, il nen reste pas moins réel que certaines
mesures simples permettent de le réduire
notablement. | |
| 61 - Existe-t-il des
complications des AINS autres que digestives ? |
|
 Malheureusement, OUI. Bien que moins fréquents, il faut
signaler la possibilité de voir survenir dautres problèmes :
possibilité daggraver une hypertension artérielle, possibilité
daggraver un asthme, des accidents allergiques
(éruptions) Malheureusement, OUI. Bien que moins fréquents, il faut
signaler la possibilité de voir survenir dautres problèmes :
possibilité daggraver une hypertension artérielle, possibilité
daggraver un asthme, des accidents allergiques
(éruptions)
| à
retenir Les AINS sont de véritables médicaments en
ce sens quils sont efficaces, mais ne sont toutefois pas
dénués de risques. Ils sont très utiles dans la
spondylarthrite. Ils sont le plus souvent bien tolérés sous
réserve dune surveillance
médicale. | |
| 62 - Pourquoi la
phénylbutazone est-elle souvent considérée comme un AINS particulier
? |
|
 La
phénylbutazone a été un des tous premiers AINS utilisés. Il sest
révélé rapidement et particulièrement efficace chez les patients
souffrant de spondylarthrite ankylosante. Malheureusement, la
phénylbutazone semble avoir une toxicité digestive plus grande que
les autres AINS. Par ailleurs, elle présente deux autres effets
toxiques un peu plus spécifiques (et heureusement très rares) : le
risque de nécrose de fesse en cas dinjection intra-musculaire, et
le risque danomalies des globules blancs. La
phénylbutazone a été un des tous premiers AINS utilisés. Il sest
révélé rapidement et particulièrement efficace chez les patients
souffrant de spondylarthrite ankylosante. Malheureusement, la
phénylbutazone semble avoir une toxicité digestive plus grande que
les autres AINS. Par ailleurs, elle présente deux autres effets
toxiques un peu plus spécifiques (et heureusement très rares) : le
risque de nécrose de fesse en cas dinjection intra-musculaire, et
le risque danomalies des globules blancs.
| à
retenir La phénylbutazone est un AINS
particulièrement efficace au cours de la spondylarthrite
ankylosante. Sa toxicité locale a fait quon ne ladministre
plus par voie intramusculaire. Sa toxicité digestive fait
quon réserve ce traitement aux patients résistants aux autres
AINS. | |
| 63 - Les AINS doivent-ils
être pris de manière systématique ou seulement en cas de poussée
douloureuse ? |
|
 La
réponse devrait être OUI si la prise quotidienne systématique dAINS
était capable de prévenir les complications de la maladie
(prévention des rechutes douloureuses, prévention des épisodes
duvéite, prévention de lankylose rachidienne, prévention des
attitudes vicieuses,
). La
réponse devrait être OUI si la prise quotidienne systématique dAINS
était capable de prévenir les complications de la maladie
(prévention des rechutes douloureuses, prévention des épisodes
duvéite, prévention de lankylose rachidienne, prévention des
attitudes vicieuses,
).
n La réponse devrait être NON si les AINS
sont seulement des traitements symptomatiques, cest-à-dire quils
nagissent que sur la douleur ressentie au cours des poussées
douloureuses et pas sur le cours évolutif de la maladie.
Force
est de constater quil nexiste pas de données scientifiques pour
répondre à cette question.
Ainsi, plusieurs attitudes sont
possibles :
- prendre le pari que les AINS ont un rôle favorable
sur le cours de la maladie et en prendre de manière systématique
;
- considérer quil existe un risque non négligeable à la prise
continue systématique sur plusieurs années dAINS et donc le
réserver aux périodes douloureuses et larrêter en cas daccalmie de
la maladie ;
- prendre lAINS à une forte posologie en cas de
poussée douloureuse et à faible posologie en cas
daccalmie.
|
notre opinion Il nexiste pas de réponse
scientifique à cette question. Etant donné le risque potentiel
toxique dune prise au long cours dAINS et labsence de
preuve dun effet préventif sur lévolution à long terme, il
nous paraît raisonnable de recommander de limiter la prise
dAINS aux poussées douloureuses. Toutefois, chaque patient
est particulier. Aussi, notre conseil est que vous en
discutiez avec votre
médecin. | |
| 65 - La recherche fait-elle
des progrès en matière dAINS ? |
|
 Enormément et de manière surprenante. Ces progrès sont
liés à notre meilleure connaissance des mécanismes biologiques et
biochimiques de linflammation. Un grand pas a été fait dans les
années 60 quand on sest aperçu quune enzyme (au nom technique de
cyclooxygénase) était fortement impliquée dans linflammation. Dès
lors quelle a été connue, on a cherché et réussi à bloquer,
empêcher, inhiber son action. Les médicaments sont appelés
inhibiteurs de la cyclooxygénase (ce sont les AINS habituels).
Malheureusement, la cyclooxygénase est aussi impliquée dans le
maintien dune bonne paroi de lestomac. Aussi, inhiber la
cyclooxygénase revient à améliorer linflammation au risque de voir
survenir des effets toxiques sur lestomac. On croyait depuis ne
faire des progrès quen améliorant quelques détails des AINS qui
tous bloquent cette enzyme. En fait, parmi les voies de recherche,
on sest rendu compte au début des années 90 quil ny avait pas
une, mais deux enzymes (cyclooxygénase de type I et cyclooxygénase
de type II). En résumé, lenzyme de type I est dans lestomac, celle
de type II dans linflammation
Il ne reste plus quà trouver des
médicaments qui bloquent lenzyme de type II sans bloquer lenzyme
de type I. On peut ainsi espérer, dans un proche avenir, avoir de
nouveaux AINS aussi efficaces que les anciens, mais peut-être mieux
tolérés. Enormément et de manière surprenante. Ces progrès sont
liés à notre meilleure connaissance des mécanismes biologiques et
biochimiques de linflammation. Un grand pas a été fait dans les
années 60 quand on sest aperçu quune enzyme (au nom technique de
cyclooxygénase) était fortement impliquée dans linflammation. Dès
lors quelle a été connue, on a cherché et réussi à bloquer,
empêcher, inhiber son action. Les médicaments sont appelés
inhibiteurs de la cyclooxygénase (ce sont les AINS habituels).
Malheureusement, la cyclooxygénase est aussi impliquée dans le
maintien dune bonne paroi de lestomac. Aussi, inhiber la
cyclooxygénase revient à améliorer linflammation au risque de voir
survenir des effets toxiques sur lestomac. On croyait depuis ne
faire des progrès quen améliorant quelques détails des AINS qui
tous bloquent cette enzyme. En fait, parmi les voies de recherche,
on sest rendu compte au début des années 90 quil ny avait pas
une, mais deux enzymes (cyclooxygénase de type I et cyclooxygénase
de type II). En résumé, lenzyme de type I est dans lestomac, celle
de type II dans linflammation
Il ne reste plus quà trouver des
médicaments qui bloquent lenzyme de type II sans bloquer lenzyme
de type I. On peut ainsi espérer, dans un proche avenir, avoir de
nouveaux AINS aussi efficaces que les anciens, mais peut-être mieux
tolérés.
| à
retenir Des progrès continus et importants sont
faits dans le domaine des médicaments luttant contre la
douleur et linflammation. Ces médicaments devraient être
aussi efficaces que les précédents mais beaucoup mieux
tolérés. Dautres voies de recherche devraient permettre, dans
un avenir plus lointain, dobtenir des médicaments bien
tolérés et plus
efficaces. | |
| 66 - Quest-ce que la
rééducation ? |
|
 La
rééducation et la réadaptation fonctionnelle représentent une
spécialité médicale. La rééducation a pour but de corriger une
déficience dinstallation récente. La réadaptation a pour but de
limiter les conséquences dun handicap. Mais quest-ce quune
déficience ? Quest-ce quun handicap ? Prenons un exemple qui na
rien à voir avec les rhumatismes. La presbytie est une déficience
: nos yeux nous rendent incapables de voir de près. Et si nous
aimons lire ou coudre par exemple, nous sommes handicapés pour le
faire. Lophtalmologiste, malgré les progrès de la médecine, na pas
le pouvoir de La
rééducation et la réadaptation fonctionnelle représentent une
spécialité médicale. La rééducation a pour but de corriger une
déficience dinstallation récente. La réadaptation a pour but de
limiter les conséquences dun handicap. Mais quest-ce quune
déficience ? Quest-ce quun handicap ? Prenons un exemple qui na
rien à voir avec les rhumatismes. La presbytie est une déficience
: nos yeux nous rendent incapables de voir de près. Et si nous
aimons lire ou coudre par exemple, nous sommes handicapés pour le
faire. Lophtalmologiste, malgré les progrès de la médecine, na pas
le pouvoir de
corriger cette déficience, mais supprime le
handicap en prescrivant un appareil approprié, cest-à-dire des
lunettes. En dautres termes, aucun traitement ne permet aux yeux de
recouvrer une acuité visuelle normale, mais les lunettes rendent la
possibilité de faire toutes les activités qui nécessitent de bien
voir de près. Reprenons le cas des spondylarthropathies. La
rééducation, associée à un traitement médicamenteux bien conduit,
peut prévenir lankylose articulaire (par exemple lankylose des
petites articulations de la paroi thoracique qui compromet les
capacités respiratoires). Quand lankylose ne peut être évitée, la
rééducation peut au moins permettre que les articulations
senraidissent en bonne position, cest-à-dire dans une position qui
ne compromet pas la fonction. Par exemple, si le cou est enraidi, il
faut faire tout ce qui est possible pour quil senraidisse avec la
tête droite afin de pouvoir continuer à regarder en face de soi sans
peine. Malheureusement, léquipe de rééducation intervient parfois
trop tardivement, cest-à-dire quand une attitude vicieuse sest
installée de façon irréversible. La réadaptation aide alors la
personne handicapée à retrouver un maximum dautonomie et donc sa
place dans sa famille et dans son milieu socioprofessionnel. Les
moyens utilisés sont divers et dépendent de la nature du handicap,
des besoins et de lenvironnement.
| à
retenir La médecine de rééducation utilise diverses
méthodes, notamment la kinésithérapie (kinésie = mouvement),
lergothérapie (ergon = travail) et lappareillage (par
exemple lélaboration de corsets). Cest donc un travail
déquipe au mieux coordonné par un médecin
rééducateur. | |
| 67 - Pourquoi insiste-t-on
sur la rééducation au cours de la spondylarthrite ? |
|
 Pour
au moins deux raisons : dune part elle est capable daméliorer les
symptômes des patients (douleur, sensation de raideur,
), dautre
part elle est probablement capable de prévenir les déformations de
la maladie dues aux attitudes vicieuses. Pour
au moins deux raisons : dune part elle est capable daméliorer les
symptômes des patients (douleur, sensation de raideur,
), dautre
part elle est probablement capable de prévenir les déformations de
la maladie dues aux attitudes vicieuses.
|
notre conseil Il y a toujours indication à une
kinésithérapie au cours de la spondylarthrite. La question est
de savoir comment ladministrer (cf. Question n°
68). | |
| 68 - Comment effectuer la
kinésithérapie ? |
|
 Plusieurs façons : Plusieurs façons :
- bien entendu, en présence dun
kinésithérapeute qui, sur ordonnance médicale, peut dune part
améliorer votre
raideur, dautre part vous apprendre les
mouvements que vous aurez à effectuer par vous-même, enfin vérifier
régulièrement que vous effectuez correctement les mouvements
prescrits ;
- par vous-même, après de simples conseils promulgués
par votre médecin et/ou une brochure dinformation comme celle-ci
;
- certaines équipes vantent les mérites de lapprentissage de
la rééducation par groupes de patients réunis au cours dune même
séance ;
- en cas de problème particulièrement sévère, il peut y
avoir indication à une hospitalisation en service de
rééducation.
| à
retenir Kinésithérapie nest pas synonyme de
kinésithérapeute. Limplication du patient dans sa prise en
charge kinésithérapique est au moins tout aussi importante que
les conseils médicaux ou les séances de
kinésithérapie. | |
| 69 - Quel est le rôle du
kinésithérapeute ? |
|
 Le
kinésithérapeute na pas un, mais plusieurs rôles à jouer dans la
prise en charge des patients souffrant de spondylarthrite : Le
kinésithérapeute na pas un, mais plusieurs rôles à jouer dans la
prise en charge des patients souffrant de spondylarthrite :
- il
enseigne au patient le programme de gymnastique que celui-ci aura à
effectuer à son domicile ;
- il adapte ce programme en fonction
de létat clinique du patient ;
- il vérifie que le programme est
bien exécuté ;
- il participe à la prise en charge des patients
au centre de rééducation, que ce soit lors des séances de groupe des
patients ou lors de lhospitalisation dun patient
particulier.
|
| 70 - Quels sont les
mouvements à privilégier au cours de la spondylarthrite ? |
|
 Ces
mouvements sont affaires de cas despèce. On ne peut suppléer ici le
rôle du médecin traitant qui posera les indications de
kinésithérapie en fonction de létat clinique du
patient. Ces
mouvements sont affaires de cas despèce. On ne peut suppléer ici le
rôle du médecin traitant qui posera les indications de
kinésithérapie en fonction de létat clinique du
patient.
Toutefois, on peut schématiser plusieurs situations
:
- en labsence de symptômes (douleurs, raideur) évoquant une
atteinte axiale, il ne semble pas y avoir lieu de proposer une
kinésithérapie systématique ;
- en présence de symptômes
cliniques, mais sans déformation à lexamen clinique et notamment
pas de perte de la cambrure des reins (cf. Question n° 17), deux
attitudes possibles :
. soit apprendre quelques mouvements à
effectuer auprès dun kinésithérapeute,
. soit effectuer
soi-même quelques mouvements simples, à savoir dune part
sastreindre à des postures en hyper-extension du rachis lombaire au
moins 20 minutes par jour (en pratique, lire ou regarder la
télévision à plat ventre sur le sol dans la position du sphinx),
dautre part maintenir des activités physiques et si possible les
activités sportives telle la natation,
. soit effectuer soi-même
les mouvements plus complexes tels que ceux proposés dans lannexe 5
;
- en présence de symptômes cliniques avec déformation, il y a
lieu de consulter en milieu spécialisé pour une prise en charge
multidisciplinaire (rhumatologue, rééducateur,
kinésithérapeute,
).
|
notre conseil Certains gestes simples peuvent être
utiles pour le pronostic à long terme de la maladie sans pour
autant être trop
astreignants. | |
| 71 - Pourquoi insiste-t-on
sur la rééducation respiratoire ? |
|
 Nous
avons vu quun des risques à long terme de latteinte axiale est la
mobilité, voire lankylose des articulations du rachis, mais
également des côtes. Cette ankylose de la cage thoracique peut
entraîner des difficultés à ventiler correctement les poumons. Cette
ankylose peut survenir de manière sournoise. Une fois installée elle
sera difficile à traiter. Nous
avons vu quun des risques à long terme de latteinte axiale est la
mobilité, voire lankylose des articulations du rachis, mais
également des côtes. Cette ankylose de la cage thoracique peut
entraîner des difficultés à ventiler correctement les poumons. Cette
ankylose peut survenir de manière sournoise. Une fois installée elle
sera difficile à traiter.
|
notre conseil Mieux vaut prévenir que guérir. Même
si linsuffisance respiratoire par ankylose de la cage
thoracique est rarement observée, nous recommandons des
mouvements pour prévenir cette
complication. | |
| 72 - Peut-on faire du sport
quand on a une spondylarthrite ? |
|
 On peut bien évidemment faire du
sport, mais il ne faut pas le faire dans un esprit de compétition.
Le sport vient en complément de la gymnastique préconisée par le
médecin et le kinésithérapeute. La pratique de certains sports peut
même On peut bien évidemment faire du
sport, mais il ne faut pas le faire dans un esprit de compétition.
Le sport vient en complément de la gymnastique préconisée par le
médecin et le kinésithérapeute. La pratique de certains sports peut
même
- au moins partiellement - remplacer la gymnastique
conseillée. Et comme pour tous, le sport entretient le capital
musculaire, les performances cardiorespiratoires, le moral
Il
faut choisir de préférence des sports qui nexposent pas à des
traumatismes ou des microtraumatismes, au froid et à
lhumidité.
- La
natation est excellente, mais il est
recommandé de se baigner dans une eau tiède (température > 25°).
Le dos crawlé est la nage conseillée : il permet de mobiliser et de
muscler lensemble du corps, de redresser le dos et, à chaque
battement de bras, douvrir la cage thoracique et de travailler la
respiration. Par contre la brasse et le crawl ne sont pas
recommandés parce que la position du dos nest pas bonne.
-
Le volley-ball
est également un excellent sport parce quil incite à se
redresser.
- Si vous aimez faire du
vélo, ne vous privez pas, mais aménagez
votre vélo pour ne pas vous tenir avec le dos rond. Ne choisissez
pas un VTT, mais plutôt un vélo hollandais et remontez le guidon
!
|
notre conseil Faites du sport en prenant conseil
auprès de votre médecin, de votre kinésithérapeute ou dun
ergothérapeute. | |
| 73 - Comment le médecin
fait-il pour évaluer les déformations de la spondylarthrite
? |
|
 Des
mesures simples sont nécessaires pour vérifier labsence
dapparition de déformations rachidiennes et donc utiles pour aider
les indications du traitement physique. Des
mesures simples sont nécessaires pour vérifier labsence
dapparition de déformations rachidiennes et donc utiles pour aider
les indications du traitement physique.
Ces mesures comprennent
notamment :
- lévaluation de la cambrure des reins ;
-
lévaluation de la capacité du thorax à sexpandre ;
-
lévaluation de labsence de projection de la tête et du cou en
avant.
| à
retenir Même si vous allez bien, il est utile
deffectuer un examen médical régulier qui permettra de
détecter les déformations cliniques le plus tôt possible. La
détection précoce est le seul garant dune bonne efficacité du
traitement
physique. | |
| 74 - A quoi sert le port
dun corset dans la spondylarthrite ? |
|
 A
réduire les déformations. Il peut être indiqué soit pour améliorer
la cambrure des reins, soit pour réduire la cyphose dorsale (dos
voûté), soit pour réduire la cyphose dorsale et cervicale (dos voûté
avec projection en avant de la tête et du cou). A
réduire les déformations. Il peut être indiqué soit pour améliorer
la cambrure des reins, soit pour réduire la cyphose dorsale (dos
voûté), soit pour réduire la cyphose dorsale et cervicale (dos voûté
avec projection en avant de la tête et du cou).
| à
retenir Le corset et/ou un autre appareillage
peuvent être utiles pour réduire les déformations. Le
traitement nécessite un suivi régulier afin de juger son
efficacité et sa tolérance, mais également pour pouvoir
ladapter à chaque patient en fonction de la réponse au
traitement. | |
| 75 - Comment gérer une
activité professionnelle quand on souffre de spondylarthrite
? |
|
 Le
plus souvent, la spondylarthrite permet une vie professionnelle
normale quelle que soit la nature de cette profession. Le
plus souvent, la spondylarthrite permet une vie professionnelle
normale quelle que soit la nature de cette profession.
Toutefois,
si la spondylarthrite semble sévère et quelle se déclare avant
toute activité professionnelle, il est prudent denvisager une
orientation professionnelle.
Cela ne veut pas dire que seuls les
métiers strictement sédentaires seront alors autorisés ! Au
contraire, il vaut mieux écarter les professions immobilisant
longtemps dans une même position. Il faut exclure les travaux de
force, ou même les métiers imposant le port de charges lourdes, les
travaux exposant au froid et à lhumidité et les métiers imposant de
longs trajets ou dans des véhicules mal suspendus.
Quand la
spondylarthrite débute à lâge adulte alors que lon a déjà une
profession, il faut continuer tant que la santé le permet même si ce
nest pas une activité professionnelle parfaitement adaptée. On se
porte souvent mieux en poursuivant son travail, même en souffrant
(parce que arrêter retentit sur le moral
). Par contre, il ne faut
pas hésiter à faire appel au médecin du travail, éventuellement par
lintermédiaire dun(e) assistant(e) social(e), car laménagement du
poste de travail peut apporter un grand soulagement. Ce nest quen
dernier recours que lon envisage un reclassement
professionnel.
| à
retenir La spondylarthrite est le plus souvent
compatible avec une activité professionnelle de quelque nature
que ce soit. | |
| 76 - La cortisone est-elle
efficace au cours de la spondylarthrite ? |
|
 Tout
dépend de ce que lon entend par cortisone et par
spondylarthrite. Tout
dépend de ce que lon entend par cortisone et par
spondylarthrite.
- La cortisone peut sadministrer par voie
systémique ou générale (par la bouche, par perfusion, par piqûre
intramusculaire) ou par voie locale (infiltration dans les
articulations, injection autour de lil
).
- A lévidence, la
cortisone est utile pour traiter les épisodes duvéite (soit par
voie locale, soit par voie systémique).
- A lévidence, la
cortisone, administrée par voie générale, est efficace sur les
arthrites périphériques observées au cours des
spondylarthropathies.
- Par contre, la cortisone, administrée par
voie générale, nest que très peu efficace sur latteinte axiale de
la spondylarthrite.
| à
retenir La cortisone, administrée par voie
générale, peut être utile en cas darthrite périphérique et/ou
de manifestations extra-articulaires telles les uvéites. Par
contre (et sans que lon sache trop pourquoi), la cortisone
nest que rarement efficace sur les manifestations axiales de
la
spondylarthrite. | |
| 78 - Quappelle-t-on
traitement de fond de la spondylarthrite ? |
|
 Les
traitements de fond sont également appelés traitements à action
lente. Ils se différencient des anti-inflammatoires non stéroïdiens
par leur délai daction, leur effet sur linflammation et leur effet
à long terme. Les
traitements de fond sont également appelés traitements à action
lente. Ils se différencient des anti-inflammatoires non stéroïdiens
par leur délai daction, leur effet sur linflammation et leur effet
à long terme.
Leur délai daction :
A linverse des AINS, ces
médicaments nagissent sur linflammation et la douleur quaprès
quelques semaines, voire quelques mois dutilisation. Il est donc
inutile descompter un effet bénéfique en quelques jours et
ridicule darrêter ces traitements prématurément.
Leur effet
sur linflammation :
Les traitements de fond sont capables de
réduire linflam-mation, que celle-ci se manifeste par la présence
darticulations périphériques gonflées ou par une élévation dans le
sang de la protéine C réactive ou de la vitesse de sédimentation
globulaire (examen sanguin).
Leur effet à long terme :
A
lheure actuelle, on ne sait pas si les traitements de fond sont
capables ou non dinfluencer le cours évolutif de la
maladie.
|
notre conseil Bien connaître le traitement qui vous
est prescrit et notamment son délai daction (ceci afin
déviter tout arrêt
intempestif). | |
| 79 - Quels sont les
principaux traitements de fond de la spondylarthrite ? |
|
 Les médicaments les plus couramment
utilisés sont : Les médicaments les plus couramment
utilisés sont :
- avant tout la salazosulfapyridine (annexe
6) ;
- mais également :
. les sels dor (annexe 7) ;
.
le méthotrexate
(annexe 8).
|
notre conseil Bien connaître ces traitements et
notamment leur délai daction et leur inconvénient. Ainsi, il
sera possible de participer activement à la surveillance de
ces traitements et dalerter le médecin en cas
danomalie. | |
| 80 - Quelle est la place
des traitements de fond dans la spondylarthrite ? |
|
 Ces
traitements sont indiqués : Ces
traitements sont indiqués :
- en cas datteinte articulaire
périphérique importante (plusieurs articulations atteintes) et
persistante (plusieurs semaines ou mois) malgré un traitement AINS
;
- en cas datteinte extra-articulaire sévère (par exemple,
récidive trop fréquente dépisodes duvéite) ;
- par contre, ces
traitements nont généralement pas ou peu defficacité en cas
datteinte axiale de la spondylarthrite.
| à
retenir Ces traitements de fond sont surtout utiles
en cas datteinte articulaire périphérique et/ou en cas
datteinte extra-rhumatologique. Par contre, leur intérêt dans
les formes axiales de la maladie reste
discuté. | |
| 81 - Quels sont les
différents moyens de traiter une talalgie ? |
|
 La talalgie, quelle soit
inférieure ou postérieure (cf. Question n° 29), réagit souvent bien
au repos
et ne résiste quexceptionnellement au temps. En dautres
termes, même quand elle semble très douloureuse, très invalidante,
elle finit généralement par céder complètement et
spontanément. La talalgie, quelle soit
inférieure ou postérieure (cf. Question n° 29), réagit souvent bien
au repos
et ne résiste quexceptionnellement au temps. En dautres
termes, même quand elle semble très douloureuse, très invalidante,
elle finit généralement par céder complètement et
spontanément.
Nombreux sont les moyens thérapeutiques spécifiques
(en dehors des AINS) :
- en cas de
talalgie inférieure :
. infiltration ;
. port dune talonnette permettant déviter lappui du talon à
la marche ;
. exceptionnellement (en cas datteinte évoluant
depuis plus de 2 ans, rebelle au traitement) peut se discuter une
radiothérapie anti-inflammatoire locale ;
- en cas de talalgie postérieure :
. infiltration dune bursite ;
.
exceptionnellement, en cas datteinte sévère et persistante, peut se
discuter une intervention chirurgicale.
| à
retenir Nombreux sont les moyens thérapeutiques
permettant de lutter contre la talalgie. Se souvenir que le
plus souvent, elle finit par céder après quelque temps
dévolution. | |
| 82 - En dehors des
infiltrations de cortisone, quels sont les autres moyens de
traitement dune arthrite périphérique ? |
|
 Ils sont de deux types : les
traitements physiques et les traitements
médico-chirurgicaux. Ils sont de deux types : les
traitements physiques et les traitements
médico-chirurgicaux.
- Les
traitements physiques comprennent le repos
articulaire, la rééducation (ergothérapie, kinésithérapie).
-
Lindication des traitements
chirurgicaux dépend de limportance de
linflammation synoviale et de lexistence dune destruction
cartilagineuse (cf. Question n° 25).
Pour lutter contre
linflammation du tissu synovial, on peut avoir recours à des
synoviorthèses (injection intra-articulaire dun produit agissant
non seulement sur linflammation, mais également sur la
prolifération du tissu synovial). On peut injecter, soit un
corticoïde retard (Hexatrione®), soit un produit radioactif appelé
isotope (Erbium, Rhénium, Ytrium). On peut également atteindre ce
but (supprimer laugmentation du tissu synovial) en enlevant cette
synovie. On parle alors de synovectomie, que celle-ci soit réalisée
à laide dune arthroscopie ou au cours dun acte chirurgical.
Si
le cartilage est trop abîmé, on peut soit bloquer larticulation
chirurgicalement (arthrodèse), soit la remplacer
(prothèse).
| à
retenir Les traitements locaux dune arthrite
périphérique sont nombreux et permettent le plus souvent
dempêcher latteinte du cartilage et, par voie de
conséquence, de prévenir un
handicap. | |
| 83 - Comment traiter une
atteinte des orteils ? |
|
 Comme
toute autre atteinte articulaire périphérique. Toutefois, en cas
datteinte des articulations des orteils, une attitude vicieuse
(rétraction des orteils) peut apparaître très rapidement et sera
alors difficile à réduire. Comme
toute autre atteinte articulaire périphérique. Toutefois, en cas
datteinte des articulations des orteils, une attitude vicieuse
(rétraction des orteils) peut apparaître très rapidement et sera
alors difficile à réduire.
|
notre conseil Alertez votre médecin le plus tôt
possible en cas datteinte de la base des orteils. Ceci
permettra dadministrer les traitements le plus précocement
possible et ainsi dempêcher les attitudes
vicieuses. | |
| 84 - Y a-t-il urgence à
traiter les épisodes duvéite ? |
|
 Oui,
si lon veut éviter les complications. Celles-ci se font sous forme
de cicatrices (synéchies) qui peuvent avoir pour conséquence une
diminution de lacuité visuelle. Oui,
si lon veut éviter les complications. Celles-ci se font sous forme
de cicatrices (synéchies) qui peuvent avoir pour conséquence une
diminution de lacuité visuelle.
|
notre conseil En cas dil rouge et douloureux,
consulter très rapidement un ophtalmologue en lui signalant
que vous souffrez par ailleurs dune spondylarthrite. Sil
sagit dune uvéite, il pourra alors vous administrer le
traitement adéquat permettant déviter les complications de
luvéite. | |
| 85 - Quand et pourquoi
avoir recours à la chirurgie au cours de la spondylarthrite
? |
|
 Nous
avons déjà abordé les indications de la chirurgie : Nous
avons déjà abordé les indications de la chirurgie :
- en cas de
talalgie postérieure rebelle (cf. Question n° 81) ;
- en cas de
persistance dinflammation darthrite périphérique (justifiant alors
une synovectomie) (cf. Question n° 82) ;
- en cas datteinte
articulaire périphérique destructrice (justifiant alors soit une
arthrodèse, soit une mise en place de prothèse (cf. Question n°
82).
La chirurgie peut également être (mais exceptionnellement)
indiquée en cas datteinte axiale et notamment pour réparer une
fracture ou pour réparer une attitude vicieuse trop prononcée (par
exemple, dos voûté et projection de la tête et du cou en avant telle
que le patient ne peut plus voir la ligne dhorizon en face de
lui).
| à
retenir Les indications chirurgicales sont limitées
au cours de la spondylarthrite. La décision dopérer doit être
collégiale, cest-à-dire posée au mieux après avis à la fois
du patient, du rhumatologue, du rééducateur et du chirurgien
orthopédiste. | |
| 86 - Doit-on suivre un
régime particulier dans le cadre de la spondylarthrite ankylosante
? |
|
 A
priori non. On pourrait éventuellement apporter deux nuances à cette
affirmation : A
priori non. On pourrait éventuellement apporter deux nuances à cette
affirmation :
- En cas de traitement par la cortisone, il est
recommandé de suivre un régime peu salé, pauvre en sucre et en
produits sucrés (confitures, miel,
), riche en calcium et en
protéines et également un régime pauvre en graisses animales
(beurre, crème fraîche, charcuterie,
).
- La supplémentation en
graisses particulières (acides gras poly-insaturés) pourrait avoir
un effet anti-inflammatoire. Ceci na jamais été démontré de manière
scientifique au cours de la spondylarthrite ankylosante. Les
principales sources alimentaires dacides gras sont résumées dans
lannexe 9. Il existe plusieurs possibilités pour enrichir
lalimentation avec ces acides gras particuliers :
. modifier
ses habitudes alimentaires et préférer les acides gras qui ont une
action anti-inflammatoire (acides gras oméga 3, acides gras oméga
6). En annexe, se trouve la liste des principales sources
alimentaires de ces acides gras. Il faut reconnaître que cette
simple modification dhabitude alimentaire ne peut avoir quune
efficacité minime. Ainsi, les deux attitudes suivantes ont été
préconisées ;
. supplémenter lalimentation par des gélules
contenant ces acides gras particuliers. Ces gélules (dhuile de
Bourrache ou dOnagre) sont disponibles en pharmacie et
parapharmacie, mais elles sont chères, et peu dosées en acide gras
(à titre dexemple, 20 gélules dhuile de Bourrache ou dOnagre sont
équivalentes à 1 cuillère à soupe dhuile de Bourrache) ;
.
saider de médicaments contenant de plus fortes doses de tels acides
gras. Les médicaments disponibles en France ont été développés pour
traiter des troubles métaboliques (hypertriglycéridémie). Ils ne
sont pas indiqués dans la spondylarthrite. Par ailleurs, le dosage
est encore insuffisant pour avoir un effet anti-inflammatoire net.
Dans dautres pays et notamment dans les pays scandinaves, des
gélules chères et non remboursées par les services de santé sont
disponibles en pharmacie.
notre conseil - Avoir une alimentation
équilibrée.
- Nous manquons darguments scientifiques pour
recommander systématiquement une supplémentation en acides
gras.
- A la différence de la population générale, vos
besoins énergétiques sont augmentés. En cas de perte de poids
importante, il est nécessaire denrichir votre alimentation en
calories et en protéines. Pour cela :
. faites 3 repas par
jour ;
. pensez aux collations indispensables pour obtenir
ou maintenir un poids de forme ;
. reportez-vous à
lannexe 10 qui vous donne quelques exemples de recettes
hypercaloriques. | |
| 88 - Peut-on être traité
par un sérum vaccinal préparé à partir de ses selles ? |
|
 Il
sagit dune pratique utilisant un pseudo-vaccin fabriqué à partir
des selles du patient. Il a suscité le développement dun vaste
réseau en France qui a pris pour cible privilégiée la rhumatologie.
Ce traitement est guidé par des examens complémentaires très
nombreux, inutiles, non remboursés, avec une connotation
pseudo-scientifique abusant le patient, mais aussi certains médecins
mal informés. Il faut savoir que ce pseudo-vaccin na pas démontré
son efficacité, ni son innocuité. Il ny a pas non plus (et à juste
titre) de prise en charge par la Sécurité sociale. Il
sagit dune pratique utilisant un pseudo-vaccin fabriqué à partir
des selles du patient. Il a suscité le développement dun vaste
réseau en France qui a pris pour cible privilégiée la rhumatologie.
Ce traitement est guidé par des examens complémentaires très
nombreux, inutiles, non remboursés, avec une connotation
pseudo-scientifique abusant le patient, mais aussi certains médecins
mal informés. Il faut savoir que ce pseudo-vaccin na pas démontré
son efficacité, ni son innocuité. Il ny a pas non plus (et à juste
titre) de prise en charge par la Sécurité sociale.
|
| 89 - Lhoméopathie est-elle
efficace au cours de la spondylarthrite ankylosante ? |
|
 Lhoméopathie utilise les mêmes produits de base que la
médecine traditionnelle, mais en très faibles quantités. Lhoméopathie utilise les mêmes produits de base que la
médecine traditionnelle, mais en très faibles quantités.
Des
études scientifiques correctement conduites ont conclu à
linefficacité de lhoméopathie, cest-à-dire à labsence de
supériorité dun traitement homéopathique par rapport à un
traitement contrôle : placebo. Ceci nempêche toutefois pas nombre
de malades dy avoir recours. Ces traitements semblent non
toxiques.
|
| 90 - Est-il possible
dassocier un traitement homéopathique au traitement conventionnel
? |
|
 Oui,
sil sagit dun traitement homéopathique prescrit par un médecin et
délivré par une officine. Cependant, il faut se méfier de certains
traitements dits homéopathiques qui, en fait ne le sont pas, et
qui contiennent toutes sortes de produits (corticoïdes, diurétiques,
anabolisants, sédatifs
) pouvant interférer avec les traitements
conventionnels. Oui,
sil sagit dun traitement homéopathique prescrit par un médecin et
délivré par une officine. Cependant, il faut se méfier de certains
traitements dits homéopathiques qui, en fait ne le sont pas, et
qui contiennent toutes sortes de produits (corticoïdes, diurétiques,
anabolisants, sédatifs
) pouvant interférer avec les traitements
conventionnels.
|
notre conseil Si vous désirez prendre un traitement
homéopathique, nhésitez pas à en parler à votre médecin qui
prend en charge votre
spondylarthrite. | |
| 91 - Que penser des
médecines parallèles ? |
|
 Les
enquêtes effectuées montrent que la plupart des utilisateurs de
médecines non conventionnelles nen parlent pas à leur médecin
traitant. Ceci suggère un manque de communication entre le médecin
et le malade. Il est, dune part, lié au fait que les médecins
nenvisagent pas que leurs patients sollicitent en parallèle
dautres traitements et, dautre part, que les malades nosent pas
dire quils ont essayé tel ou tel traitement de peur dêtre mal
compris. Les médecins manquent de données objectives pour se forger
une réelle opinion des médecines parallèles et informer les
malades. Les
enquêtes effectuées montrent que la plupart des utilisateurs de
médecines non conventionnelles nen parlent pas à leur médecin
traitant. Ceci suggère un manque de communication entre le médecin
et le malade. Il est, dune part, lié au fait que les médecins
nenvisagent pas que leurs patients sollicitent en parallèle
dautres traitements et, dautre part, que les malades nosent pas
dire quils ont essayé tel ou tel traitement de peur dêtre mal
compris. Les médecins manquent de données objectives pour se forger
une réelle opinion des médecines parallèles et informer les
malades.
|
notre conseil Nous ne pouvons conseiller ces
traitements. Nhésitez pas à en parler à votre médecin avant
de vous
lancer. | |
| 92 - Existe-t-il des
associations de malades atteints de spondylarthrite ankylosante
? |
|
 OUI.
Il en existe dans de nombreux pays. En France , il existe une Fédération Nationale nommée ACSAC FRANCE
(www.acsac-france.asso.fr) . Faire partie dune association de
malades a un triple intérêt : OUI.
Il en existe dans de nombreux pays. En France , il existe une Fédération Nationale nommée ACSAC FRANCE
(www.acsac-france.asso.fr) . Faire partie dune association de
malades a un triple intérêt :
- le premier est de renforcer
limage de la maladie vis-à-vis des pouvoirs publics. En dautres
termes, plus la représentation de ces associations est grande, plus
la maladie est reconnue par les pouvoirs publics, plus les
attributions (moyens financiers, reconnaissance sociale
) leur
seront accordées ;
- le deuxième est dinformer les patients. Le
présent manuel est un moyen dinformer. Nous ne pouvons que
recommander laccès à dautres sources dinformation telles les
brochures éditées régulièrement par les associations ;
- le
troisième est de pouvoir aborder les problèmes spécifiques des
patients souffrant de spondylarthrite. Nombre de patients (même
sils nen sont pas convaincus au début) nous disent profiter
grandement des réunions que les associations
organisent.
notre conseil Vous avez tout à gagner en vous
inscrivant auprès dune association de malades.
Noubliez
pas non plus que ces associations ont toujours besoin de
bénévoles pour améliorer leurs prestations. Pourquoi pas vous
? | |
| 93 - Quel est le rôle de
lassistant(e) social(e) ? |
|
 La
complexité du système social et la multiplicité des aides qui
peuvent vous être offertes justifient laide des professionnels. Ces
professionnels sont les assistants sociaux qui vous accompagnent et
vous guident afin de faire connaître les droits et aides dont vous
pouvez bénéficier en fonction de votre état de santé, de votre
statut social, du lieu dhabitation et bien dautres paramètres
encore. La
complexité du système social et la multiplicité des aides qui
peuvent vous être offertes justifient laide des professionnels. Ces
professionnels sont les assistants sociaux qui vous accompagnent et
vous guident afin de faire connaître les droits et aides dont vous
pouvez bénéficier en fonction de votre état de santé, de votre
statut social, du lieu dhabitation et bien dautres paramètres
encore.
Ainsi lassistant(e) social(e) intervient pour :
1. La
prise en charge sociale : ouverture de droits, rétablissement ou
maintien des droits, mutuelles, carte santé, etc.
2. Laide à la
reconnaissance du handicap auprès de la
COTOREP, orientation,
maintien (aménagement du poste de travail), reclassement ou
formation professionnelle, maintien à domicile et mise en place
éventuelle des aides financières nécessaires (aménagement du
domicile, aides manuelles
),
3. Linformation concernant les
associations sadressant aux personnes atteintes de spondylarthrite,
les différents organismes juridiques.
4. Le soutien
psychologique.
|
| 94 - Comment solliciter
laide dun(e) assistant(e) social(e) ? |
|
 Si
vous êtes hospitalisé, il est relativement facile de voir
lassistant(e) social(e) qui est rattaché(e) au service hospitalier
qui vous accueille. Si vous nêtes pas hospitalisé, il faut alors
téléphoner, aller à la mairie ou au centre de Sécurité sociale
auquel vous êtes rattaché. Si
vous êtes hospitalisé, il est relativement facile de voir
lassistant(e) social(e) qui est rattaché(e) au service hospitalier
qui vous accueille. Si vous nêtes pas hospitalisé, il faut alors
téléphoner, aller à la mairie ou au centre de Sécurité sociale
auquel vous êtes rattaché.
|
| 95 - Quest-ce que la
Sécurité sociale et quelle est la différence entre assuré social et
ayant droit ? |
|
 Les
régimes de la Sécurité sociale sont des assurances obligatoires et
automatiques dont les ressources proviennent des cotisations des
travailleurs et employeurs (selon les revenus du travail et jusquà
60 ans). Les
régimes de la Sécurité sociale sont des assurances obligatoires et
automatiques dont les ressources proviennent des cotisations des
travailleurs et employeurs (selon les revenus du travail et jusquà
60 ans).
Un assuré social est une personne qui travaille au
moins
60 heures par mois. Layant droit est la personne qui se
trouve à la charge de lassuré social (par exemple les enfants) et
qui bénéficie de la Sécurité sociale par son intermédiaire. La
différence entre assuré social et ayant droit est importante. En
effet, assuré social et ayant droit peuvent être pris en charge
à 100 % pour le remboursement des soins (médicaments, consultations
médicales, rééducation, hospitalisations
) mais seul lassuré social
en activité peut obtenir des indemnités (aides financières) telles
quindemnités journalières en cas darrêt de travail et
éventuellement la pension dinvalidité (faite pour compenser la
perte de salaire liée à la réduction de la capacité de
travail).
|
| 96 - Que veut dire être
pris en charge à 100 % lorsque lon a une spondylarthrite
ankylosante ? |
|
 Pour
que les soins dun patient souffrant de spondylarthrite ankylosante
soient remboursés à 100 % par la Sécurité sociale, il faut que le
rhumatisme ait une certaine gravité et que la maladie soit évolutive
(cest-à-dire quelle justifie finalement de traitements coûteux et
prolongés). Pour
que les soins dun patient souffrant de spondylarthrite ankylosante
soient remboursés à 100 % par la Sécurité sociale, il faut que le
rhumatisme ait une certaine gravité et que la maladie soit évolutive
(cest-à-dire quelle justifie finalement de traitements coûteux et
prolongés).
La demande de prise en charge à 100 % est établie par
le médecin et accordée par le médecin conseil de la Sécurité
sociale. Les malades ayants droit comme les malades assurés
peuvent bénéficier du remboursement des soins à 100 %. Cet avantage
nest pas définitif et la demande doit être renouvelée
régulièrement.
Etre pris en charge à 100 % signifie que les soins
(médicaments, consultations médicales, examens sanguins,
radiologiques ou autres, kinésithérapie, séjours à lhôpital, etc.)
sont totalement remboursés pour la maladie dont vous êtes
affecté.
Mais attention ! La Sécurité sociale a défini un tarif
pour chaque médicament, chaque acte médical ou paramédical et cest
ce montant défini par la Sécurité sociale (TIPS : tarif de
responsabilité ou tarif interministériel des prestations sanitaires)
qui est remboursé à 100 %. Ainsi, par exemple, si vous êtes soigné
par un médecin dont la consultation coûte plus cher que le montant
fixé par la Sécurité sociale (médecin conventionné en secteur II),
le dépassement dhonoraires est à votre charge (il est remboursé
par votre mutuelle si vous avez choisi den prendre une et que votre
contrat le prévoit).
Attention ! Si vous êtes pris en charge à
100 % pour la spondylarthrite, cela signifie que seuls les soins du
rhumatisme sont totalement remboursés. Par exemple, le traitement
dune verrue plantaire ne sera pas remboursé à 100 % : cette
fois-ci, il faudra payer le ticket modérateur (frais éventuellement
remboursé par votre mutuelle).
|
notre conseil Si vous êtes amené à avoir des frais
importants, contactez un(e) assistant(e) social(e) pour
préciser les conditions de
remboursement. | |
| 97 - Que sont la CDES et la
COTOREP ? |
|
 La CDES (Commission Départementale
de lEducation Spéciale) et la COTOREP (Commission Technique
dOrientation et de Reclassement Professionnel) sont deux organismes
équivalents, mais la CDES soccupe des enfants et des adultes de
moins de 20 ans, alors que la COTOREP sadresse aux adultes de plus
de 20 ans. Comme ce sont des organismes qui relèvent de la
solidarité nationale, les aides accordées sont identiques que lon
soit travailleur ou non. La CDES décide si létat dun jeune patient
handicapé justifie un hébergement dans un centre spécialisé (les
frais daccueil dans ce centre étant ensuite pris en charge par la
Sécurité sociale), sil a le droit de recevoir une allocation
spéciale pour faciliter son éducation (cette aide financière est
accordée par le CDES puis versée mensuellement par la CAF ou Caisse
dAllocations Familiales). La CDES (Commission Départementale
de lEducation Spéciale) et la COTOREP (Commission Technique
dOrientation et de Reclassement Professionnel) sont deux organismes
équivalents, mais la CDES soccupe des enfants et des adultes de
moins de 20 ans, alors que la COTOREP sadresse aux adultes de plus
de 20 ans. Comme ce sont des organismes qui relèvent de la
solidarité nationale, les aides accordées sont identiques que lon
soit travailleur ou non. La CDES décide si létat dun jeune patient
handicapé justifie un hébergement dans un centre spécialisé (les
frais daccueil dans ce centre étant ensuite pris en charge par la
Sécurité sociale), sil a le droit de recevoir une allocation
spéciale pour faciliter son éducation (cette aide financière est
accordée par le CDES puis versée mensuellement par la CAF ou Caisse
dAllocations Familiales).
La COTOREP est chargée de mettre en
uvre et de coordonner lensemble des mesures en faveur des
personnes handicapées adultes (âgées de plus de 20 ans). Elle est
organisée autour de deux pôles de compétence :
- linsertion professionnelle : reconnaissance de qualité de travailleur handicapé,
orientation professionnelle ;
- linsertion sociale : carte
dinvalidité, prestations, avantages, orientation en établissement
médico-social.
|
| 98 - Que sont la pension
dinvalidité, lallocation dadulte handicapé, lallocation
compensatrice et existe-t-il dautres aides possibles ? |
|
 La pension
dinvalidité est une indemnité versée
mensuellement par la Sécurité sociale aux assurés sociaux incapables
de travailler partiellement ou totalement. En dautres termes, cette
pension vise à compenser la perte de salaire liée à la réduction de
la capacité de travail. Son montant dépend des revenus habituels du
patient et du nombre dannées pendant lesquelles il a travaillé.
Cette pension est versée jusquà lâge de 60 ans et, est ensuite
remplacée par une compensation à la retraite dun montant
nécessairement inférieur. La pension
dinvalidité est une indemnité versée
mensuellement par la Sécurité sociale aux assurés sociaux incapables
de travailler partiellement ou totalement. En dautres termes, cette
pension vise à compenser la perte de salaire liée à la réduction de
la capacité de travail. Son montant dépend des revenus habituels du
patient et du nombre dannées pendant lesquelles il a travaillé.
Cette pension est versée jusquà lâge de 60 ans et, est ensuite
remplacée par une compensation à la retraite dun montant
nécessairement inférieur.
 Lallocation adulte handicapé est
une aide financière qui ne dépend pas de la Sécurité sociale. Elle
est accordée par la COTOREP et réservée aux personnes ayant un
handicap assez important cest-à-dire égal ou supérieur à 80 %,
selon le barème établi par la COTOREP (attention ! le pourcentage de
handicap défini par la COTOREP na aucun rapport avec la
classification en invalidité (1re, 2e ou 3e catégorie) définie par
la Sécurité sociale). Cette allocation peut également être accordée
aux personnes ayant un handicap compris entre 50 et 80 % lorsquil y
a impossibilité à se procurer un emploi en raison du handicap. Lallocation adulte handicapé est
une aide financière qui ne dépend pas de la Sécurité sociale. Elle
est accordée par la COTOREP et réservée aux personnes ayant un
handicap assez important cest-à-dire égal ou supérieur à 80 %,
selon le barème établi par la COTOREP (attention ! le pourcentage de
handicap défini par la COTOREP na aucun rapport avec la
classification en invalidité (1re, 2e ou 3e catégorie) définie par
la Sécurité sociale). Cette allocation peut également être accordée
aux personnes ayant un handicap compris entre 50 et 80 % lorsquil y
a impossibilité à se procurer un emploi en raison du handicap.
La
COTOREP nest pas lorganisme payeur. Lallocation est une somme
dargent versée chaque mois par la CAF ou Caisse dAllocations
Familiales. Vous disposez de largent que la CAF vous verse
cest-à-dire que vous navez pas à vous justifier sur la façon dont
vous le dépensez.
Attention ! La pension dinvalidité et
lallocation adulte handicapé, bien que nétant ni accordées ni
versées par les mêmes organismes ne sadditionnent pas au-delà dun
plafond égal à 3 500 F (septembre 1997), on ne peut espérer toucher
en plus une allocation adulte handicapé. Comme toujours, il y a des
plafonds.
 Lallocation compensatrice est,
comme lallocation dadulte handicapé, une aide financière accordée
par la COTOREP et versée mensuellement par la CAF. Elle est
complémentaire de lallocation adulte handicapé pour aider à des
besoins supplémentaires telle laide dune tierce personne. En
effet, ce nest pas parce que la COTOREP reconnaît votre handicap
égal ou supérieur à 80 % que le droit à laide dune tierce personne
est accordé. Si on reconnaît la nécessité dune tierce personne,
alors on reçoit en plus de lallocation adulte handicapé, une
allocation compensatrice. Vous pouvez utiliser largent que vous
recevez comme vous lentendez, cest-à-dire que vous nêtes pas
obligé demployer une garde malade. Vous choisissez la tierce
personne qui peut être un parent, un ami. Aucun justificatif nest
demandé. Lallocation compensatrice est,
comme lallocation dadulte handicapé, une aide financière accordée
par la COTOREP et versée mensuellement par la CAF. Elle est
complémentaire de lallocation adulte handicapé pour aider à des
besoins supplémentaires telle laide dune tierce personne. En
effet, ce nest pas parce que la COTOREP reconnaît votre handicap
égal ou supérieur à 80 % que le droit à laide dune tierce personne
est accordé. Si on reconnaît la nécessité dune tierce personne,
alors on reçoit en plus de lallocation adulte handicapé, une
allocation compensatrice. Vous pouvez utiliser largent que vous
recevez comme vous lentendez, cest-à-dire que vous nêtes pas
obligé demployer une garde malade. Vous choisissez la tierce
personne qui peut être un parent, un ami. Aucun justificatif nest
demandé.
La COTOREP peut vous attribuer dautres allocations
dites compensatrices, en cas de frais supplémentaires liés au
handicap (frais de transport pour atteindre son lieu de travail
quand lutilisation des transports en commun est impossible du fait
du handicap, acquisition de matériel adapté, aménagement dun
véhicule, etc.). Elle peut être cumulée avec lallocation adulte
handicapé. Lallocation compensatrice est versée sans condition de
ressources.
 Les autres aides financières : en
dehors des aides financières versées par ces organismes publics, il
est possible que vous perceviez des indemnités complémentaires
versées par des compagnies dassurances privées auxquelles vous avez
décidé dadhérer. Il sagit dune initiative
personnelle. Les autres aides financières : en
dehors des aides financières versées par ces organismes publics, il
est possible que vous perceviez des indemnités complémentaires
versées par des compagnies dassurances privées auxquelles vous avez
décidé dadhérer. Il sagit dune initiative
personnelle.
|
notre conseil Lobtention de toutes ces aides
nécessite des démarches complexes et varie en fonction des
cas. Les indemnités versées par la Sécurité sociale et les
allocations accordées par la COTOREP et versées par la CAF
peuvent sadditionner, mais il existe des plafonds. Parlez-en
à votre assistant(e) social(e). Etudiez bien les contrats que
vous avez signés avec des compagnies
privées. | |
| 99 - Est-il possible de
bénéficier dune aide à domicile pour les tâches ménagères si lon
est atteint de spondylarthrite ankylosante ? |
|
 On
entend par aide à domicile : laide ménagère, laide familiale, la
garde malade. On
entend par aide à domicile : laide ménagère, laide familiale, la
garde malade.
Pour entrer en contact avec la personne capable
dassurer cette fonction, il faut aller à la mairie ou demander à
des associations spécialisées. Une demande écrite par votre médecin
doit accompagner vos démarches, précisant limportance et la durée
de laide nécessaire.
Pour financer une assistance à domicile, il
est possible de demander une aide financière exceptionnelle auprès
de la Sécurité sociale (qui est différente de lallocation
compensatrice pour tierce personne accordée par la COTOREP aux
personnes présentant un handicap important et permanent). Dans
certaines conditions, ces aides sont accordées plus facilement : par
exemple aux personnes de plus de 65 ans (caisse de retraite) ou aux
femmes ayant en charge des jeunes enfants (Caisse dAllocations
Familiales).
|
| 100 - Peut-on avoir
quelques avantages sociaux quand on a une spondylarthrite
ankylosante ? |
|
 La
plupart du temps, aucun. En cas de maladie sévère, on peut
éventuellement obtenir : La
plupart du temps, aucun. En cas de maladie sévère, on peut
éventuellement obtenir :
- la carte dinvalidité ;
- un
macaron G.I.C. (Grand Invalide Civil) ;
- une carte spéciale pour
transports en commun (carte station debout pénible) ;
- la
vignette automobile gratuite ;
- des avantages fiscaux.
Pour
bénéficier de la carte dinvalidité, du macaron GIC, de
la carte
station debout pénible, de la vignette automobile
gratuite, il
faut en faire la demande à la COTOREP. Le handicap évalué doit être
supérieur à plus de 80 % par la COTOREP (sauf pour la carte station
debout pénible).
|
notre conseil Pensez à faire les demandes de
renouvellement de ces cartes et macarons 6 mois avant
lexpiration de la carte
précédente. | | |
 |








